今年2月,台灣死亡人口首度超越出生人口。在社會一片「搶救少子化」聲中,很少人注意到,台灣兒童死亡率與OECD國家相比,竟也名列「放牛班」。過去一年,台灣少了15,000個新生兒、卻有1,800多個孩子死亡,生得少、死得多,兒童高死亡率與低出生率並存,政府若不正視問題,台灣將更快速朝人口懸崖墜落。
今(2018)年初短短3個月,已有1名幼童死於流行性腦脊髓膜炎;台中5月大男嬰被托嬰中心人員打到腦震盪命危;台北11歲男童從學校墜樓身亡⋯⋯根據內政部統計,台灣19歲以下兒童一年死亡人數超過1,800個,平均每一天,我們失去5名兒童,是人口沙漏的大缺口,漏掉的都是社會未來支撐力和開創力的「金沙」。
成功大學的〈死因複審先趨計畫報告〉提出,多項研究顯示,約20~29%的兒童死亡是可以預防的。換算台灣一年應有360~500多個死亡的孩子,有機會搶救回來。其中,因外傷、自殺自傷、兒虐死亡的可預防性比例超過60%;早產、先天畸形造成的死亡也有近10%可預防。
聯合國千禧年發展目標即把降低兒童死亡率列為重要項目,訂下1990~2015年,5歲以下兒童的死亡率減少三分之二的目標。
台灣的成績單,不及格。
「25年來(1990~2015年),5歲以下兒童死亡率,已開發國家平均下降60%、開發中國家降54%,台灣1995年開始有全民健保,理應就醫可近性提高,竟然只下降了51%,甚至低於全世界平均值的53%。」
投入兒科照護60年的兒童健康聯盟理事長、台灣大學兒科名譽教授呂鴻基感嘆:「這情何以堪!」
根據成大健康資料加值應用研究中心統計、分析,和經濟合作暨發展組織(OECD)中33個提供兒童死亡率統計的國家比較,台灣1~14歲的死亡率都在末段班:0歲以下的嬰兒死亡率約千分之4排名倒數第五,日本是2.2、韓國則約3;1~4 歲則為千分之2.7,倒數第二,而OECD有15國1~4歲死亡率都未超過千分之2。「健保開辦23年來,在兒童照顧上面可以說表現得最差,」呂鴻基說。
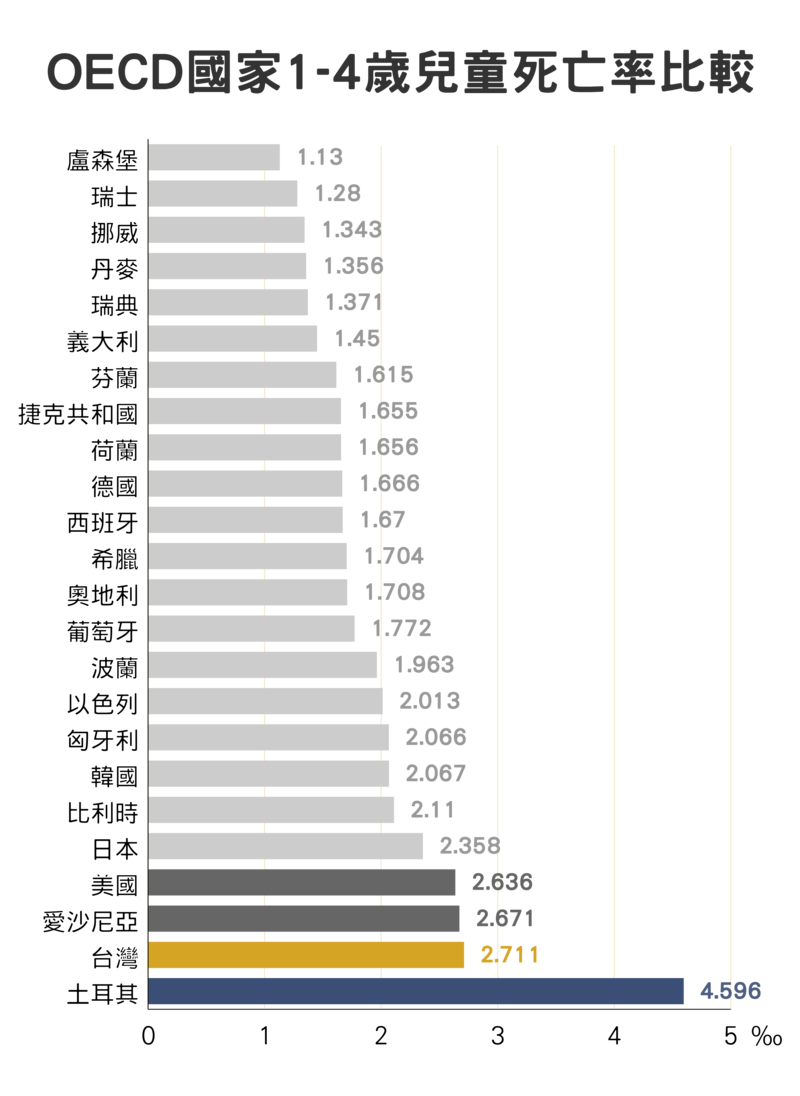
事實上,行政院去年召開的永續發展委員會,把兒童死亡率列入2020~2030年的目標,但僅決議「維持」1~5歲兒童整體死亡率千分之5、新生兒則在千分之2.4。不過永續會委員、民間監督健保聯盟發言人滕西華則要求,至少應該訂出5歲以下意外死亡率「降幅指標」──台灣兒童在交通意外、兒虐死亡、溺水意外死亡等也很高,這些更是可以人為預防的死因,也更能帶動整體兒童死亡率下降,已開發國家不可能沒有這些指標。但會中國民健康署代表竟表示,台灣沒有兒童意外死因的資料庫,無法建立目標、也達不到。
滕西華認為,「真是不可思議!當時距2020年還有3年可以努力、2030年還有10幾年,政府竟然連努力都不願意,還談什麼催生?連生下來健康的孩子都不願意挽救!」她仍呼籲除了5歲以下兒童整體死亡率,也要單獨列入「兒童意外死亡率」下降的目標。
行政院前瞻基礎建設計畫首期特別預算案1,089億元,應在野黨要求才新增20億「少子化」特別預算,其中11億多用在「營造友善育兒空間計畫」、7億多用在社區公共托育,原本編列2億元提供育兒百寶箱,被罵到臭頭才喊停。但投入在兒童安全防護或改善兒童醫療可近性的預算是零,在兒童高死亡率的趨勢下顯得格外諷刺。
台灣擁有許多世界級的醫療技術,膽道閉鎖孩童的活體換肝臟移植即是翹楚,高雄長庚醫院榮譽院長陳肇隆團隊創造的5年存活率高達98%,超過歐美日,年初更帶領團隊前往中國,在清華長庚醫院4天內為6位小病童完成肝移植手術。
優良的醫療技術甚至可以援外、還有超過99%的健保覆蓋率,為什麼台灣兒童死亡率表現如此不堪?
關鍵1:「不明原因」死亡黑數多
事實上,婦幼衛生已成台灣醫療和公衛的冷灶。
從成大公共衛生研究所借調到台中巿衛生局擔任局長的呂宗學就說:「我坦白講,我碩、博士都在台大念公衛,沒上過婦幼衛生的課。現在公衛主流在基因、癌症、心血管,早年婦幼衛生以傳染病防治為主,但隨著健康型態改變,孩子事故傷害應是現階段婦幼衛生重點。」他認為,在婦幼健康這塊,台灣缺乏細緻的政策擬定與做事的方法。
台大兒童醫院兒童胸腔與加護醫學科主任呂立就說,「有些孩子我們CPR救回來,才發現原來是兒虐,如果沒有救回來,就會被當做『猝死』。在國外,兒童猝死唯一的診斷是經過解剖後,完全找不到任何跡象,包括沒有嗆奶等等,才能叫猝死;但台灣是:沒有原因的就叫猝死。」
「2016年有127個曾經通報過家暴的兒童死亡個案,等於不到48小時就有一個孩子可能是被打死,但最後衛生福利部保護服務司認定兒虐致死只有17人,」呂立說,他常接到「奇怪死亡的個案」,孩子半天內就馬上被火化,「之後會聽說,孩子可能被下毒什麼的,但已經來不及(追查)。」
關鍵2:家庭、社區、醫療的「兒童生命鏈」銜接不夠
以國際積極推動的「兒童生命鏈」環節,來檢視台灣社會從前端的預防傷害發生到重症照顧,只在「預防接種率」、「醫療人員緊急救護訓練」做得好;其他從社區端的安全社區建置、居家衛教及訪視、預防早產兒、安全載具研發及規範,到醫療端的兒童緊急救護醫療網、急重症專科人力,以及開創新療法,不是付之闕如、就是未達水準。

曾任台大兒童急診醫師、近日從台北巿衛生局轉任衛福部醫事司簡任技正的劉越萍,兼具臨床及衛生行政工作經驗,她認為,「最大的問題在於醫療、社區、家庭端的安全照顧、衛教資源、災難應變沒有連結。」
劉越萍提到,1歲前的事故傷害發生多在家裡,台大急診部門曾試著推動,在孩子受傷送醫後同時替家長做衛教,「但那個時候家長心急如焚,根本聽不進去,在錯誤的時機推動對的事情,也是無效的。」另外,嬰兒趴睡可能增加死亡風險,台北巿衛生局也曾透過健康中心針對弱勢或高風險家庭進行家庭訪視,檢視環境並進行衛教,「但是健康中心的公衛護理師身上掛了一堆癌症篩檢等等業務,根本沒有力氣執行這塊,許多國健署和地方衛生局的政策無法串連起來。」
整體社區急救應變訓練和常識也不足。「以台北巿為例,119通報到院前心肺停止送醫的個案中,只有3成做過CPR。急救教育應該從學校教育開始推行,最好是國小、國中、高中都能各學習一次CPR,日本就是從國小高年級開始第一次實做學習,台灣現在只有在高中課綱中列入,」劉越萍說,她在北巿衛生局時曾建議教育局將CPR納入國小高年級項目,獲得的回覆是「我們推動的課綱已經很多」 。
關鍵3:緊急醫療網漏洞,兒童急診「偏鄉」愈來愈大
無論事故傷害或緊急傷病發生當下,醫療端的及時處置,仍是孩子最後一線生機。但在台灣,孩子死亡率城鄉差異極大;急重症科醫師人力和分布,也有很大的城鄉差距。
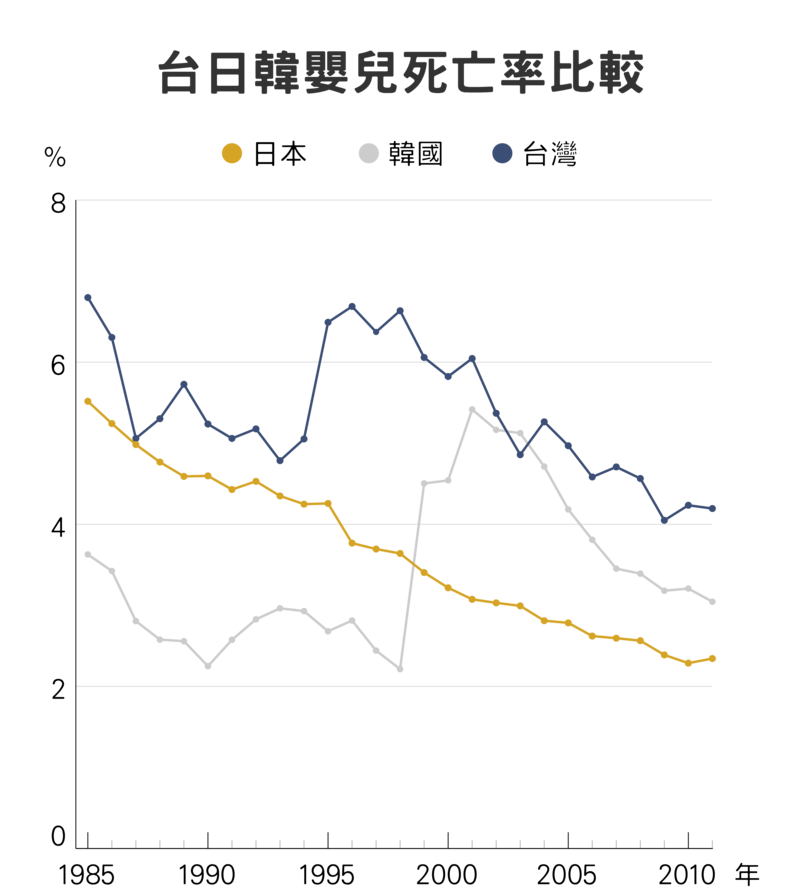
呂宗學的統計顯示,1990~2016年山地鄉與都會區各年齡層的兒童死亡率,相差2~3倍。新生兒部份,全台灣平均死亡率由每千名活產3.4降到2.38,山地鄉卻一直維持在5~6之間;1~4歲死亡率全台平約一直在千分之2~2.3左右,山地鄉則始終在6上下。健保開辦後,偏鄉孩子的宿命不變。
走入偏鄉,許多幼童連健康手冊都一片空白,兒科醫師普遍難尋,更遑論急重症醫療。雪上加霜的是,台灣24小時急診兒科涵蓋面在萎縮,兒童急診的「偏鄉」愈來愈大。
「送對地方、命差很多。」中國醫藥大學兒童醫院院長傅雲慶印象深刻的是,有個3歲孩童在幼稚園昏倒好幾次,本來送到一個中型醫院,被急診視為一般感冒,由於孩子被媽媽抱上車後又當場失去知覺,再緊急送到醫學中心,一做心電圖發現心臟發炎破壞傳導系統,導致孩童心跳停十幾秒才跳一下,急送心導管室置放心律調節器,才保住孩子的命。「要降低兒童死亡,必須把兒童急重症的安全體系做好,標準應該是半小時內送到醫院做第一線處置,如果需要緊急手術,一小時內可轉送到有能力處理的醫學中心,」傅雲慶分析。
但台灣緊急醫療網中沒有將周產期及兒童急重症網納入整合,「我們現在要把兒童的相關資源重新盤點、統整,這部份確實有必要,否則連119救護派車都可能亂掉,」劉越萍說。
關鍵4:沒選票沒政策?缺乏整體兒童健康體系規劃
6年前,台灣兒科醫學會發起「6歲以下國家顧」連署,為改善台灣兒童高死亡率請命,呼籲確立「兒童守護醫師」制度、6歲以下兒童免部份負擔、撤除社會弱勢就醫障礙、訂定健保兒童醫療支出比例,當屆兩位總統候選人馬英九和蔡英文都正面回應。6年間,馬、蔡輪流當家,上述目標一項也未落實。
現任台灣兒科醫學會理事長、台大醫副院長江伯倫直言:「為什麼會把兒童這一塊給忽略掉了,因為兒童沒有選票!」蔡英文總統就任後,呂鴻基曾拜訪副總統陳建仁、政務委員林萬億、衛福部長陳時中,希望重視兒童高死亡率的問題,「每個口頭上都說好,但是,都沒有做到!」呂鴻基說。
但小英競選政策中確實沒有規畫兒童健康醫療白皮書,衛福部現在才委託國家衛生研究院兒童醫學及健康研究中心草擬,尚未公布。立委陳瑩指出,從白皮書規劃架構來看,包含先天性及遺傳性疾病預防與診治、精進研究與優質醫療、精神疾病的預防與診治、精準醫療、健康促進、心理健康,甚至還有3C產品使用防護。陳瑩認為,「從規劃架構來看,是一個從兒童的預防、醫療、照護的整體階段構思。」
解方1:建立兒童死因複審,找到源頭做預防
盤點問題之後,政府應該如何改善兒童高死亡率?
呂鴻基指出,「美國衛生及公共服務部門研究,一個兒童意外傷害死亡個案,後續會連動95個受傷到門診就醫、200個住院。」意思是,造成兒童意外死亡的原因如果沒有被解決,它會一直造成兒童的傷害,影響與損失加劇形成。他認為,台灣要降低兒童死亡率、讓兒童照護精細化,「一個死因查清楚、解決,它會讓後面的(死亡)一起改進。所以兒科醫師要做更多,除了疾病診治,對於意外、兒虐的受傷形態,也要懂得去判斷。」
許多兒童死亡可能是某些不良制度、管理或環境的「前哨事件」(sentinel events),但死亡證明書記錄的資訊太簡陋、甚至可能錯誤。包含美國,加拿大,英國,澳洲,紐西蘭都建立了兒童死亡原因個案複審(child death review, CDR),每一個死亡兒童都逐一檢視、釐清,避免類似死亡再發生。
國健署委託呂宗學及成大團隊建置CDR,預計今年在台中、苗栗和東部擇一縣巿試辦。呂宗學指出,這需要包括醫療、衛生、交通、消防、社福、保護、警政、司法、社區、非政府組織一起參與,「重點在預防、不是究責,否則大家不敢說實話。」
呂宗學以「兒童死因複審前趨計畫」中一起腸病毒重症死亡的個案為例,孩子在診所就醫即被確診、中間從小醫院轉到大醫院都沒有問題,「但最後專家討論發現,如果診所第一時間先施打免疫球蛋白,孩子可能被救回來的機率就大些,這不是誰有失誤,但之後兒科醫學會加強基診用藥教育訓練,也許未來就能多救幾個腸病毒重症小朋友。」
參與計畫的高雄醫學大學公共衛生學系助理教授梁富文指出,在美國密西根州就因為CDR改善兒虐通報機制、放寬通報人條件,及早發現,成功讓兒虐死亡人數下降。另外,也因發現嬰兒睡眠中死亡的案例,而推動睡眠初級預防,勸募嬰兒床免費提供有新生兒的家庭,讓父母和孩子分床睡,並加強衛教;甚至發現一款掀蓋式嬰兒床會增加嬰兒窒息風險,而讓產品下架,推動巴爾的摩一年嬰兒睡眠中死亡個案減少53%、阿肯色州也減少62%。
呂宗學則提到,澳洲研究兒童死因也發現,在自家泳池溺斃的比率偏高,政府便要求自家泳池都要加裝護欄。預防兒童死亡,除了醫療、也要擴大到公衛端,研究預防的安全機制。
今年國健署雖將試辦死因複審計畫,能否制度化卻是問號?陳時中認為,「最困難的地方在於人的意願,台灣民間認為人死為大,都要保留全屍,兒童要做(死因調查),法定代理人要同意,不可能設定某種條件下強制做鑑定,不符合我們的社會倫理。」
「在我們鄰近的香港,由醫師、法務、公衛學者組成檢討兒童死亡委員會,檢視死亡病例,已經發展快10年,台灣對兒童相關的整體投資太少,」梁富文說。
解方2:增加兒童健康投資
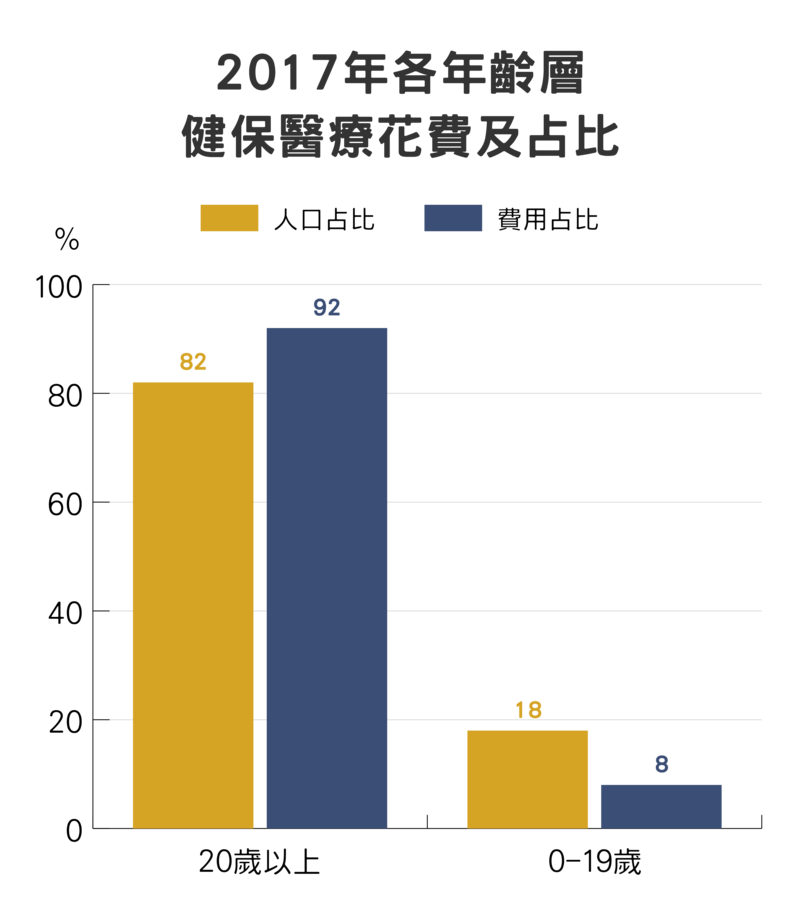
再看健保費用,去年總支出約7千億元,19歲以下兒童僅佔健保支出的7.87%。每人醫療費用支出,成人平均每人花了33,243點,7年來成長了25%;但1~4歲孩子平均每人只用了19,987點,成長率只有5.7%。
根據2016年公布的《兒童權利公約》(CRC)首次國家報告,台灣近5年在兒少預算編列平均僅佔整體預算的2.43%,只有美國三分之一。家扶基金會執行長何素秋指出,行政院各部會都編列了兒少預算,但許多科目使用其實和國際分類不同,後來花了很大力氣去把預算項目與國際定義比對,台灣就是偏低許多,「兒童死亡檢視機制是兒童權益的核心,台灣應該要投入死因檢視及重大傷害監測系統的經費上。」
罕病基金會創辦人陳莉茵表示,二代健保上路以來,只通過了4個罕病用藥,但2016年菸捐收入,扣除定額挹注健保藥費的部份,應有6.85億元用在罕病,實際只用了1.1億元,其他2.34億元用於孕婦乙型鏈球菌篩檢補助、新生兒聽力篩檢等補助,剩下3.4億元直接繳回國庫。「如果連萬分之一的罕病都沒有給他活的機會,那還談什麽鼓勵生育?當風險來臨的時候,困頓的家庭要怎麽辦?」
早產兒基金會過去每年投入600萬元進行「極低出生體重早產兒追蹤檢查計畫」,但只能追蹤到1,500公克以下早產兒。執行長賴惠珍說,去年國健署首度與早產兒基金會合作、擴大追蹤,不料才辦了一年,今年國健署就宣布不再辦理。承辦人甚至無奈地說:「沒辦法,長照都生不出經費了。」
2014年,日本把消費稅從5%提高到8%,撥1.5兆日圓挹注醫療照護,將難治疾病和小兒疾病納入重點項目,盡全力讓「一個都不能少」。
韓國原本醫療保險自付比例高,對早產兒等昂貴醫療常只有放棄。近年韓國開始大手筆投資在兒科醫療照護,支持各大學醫院擴充新生兒加護病房床數,每天醫療給付提升1倍到每日800美元,相當於台灣健保給付的3倍,經濟弱勢家庭再依個案給予額外的生活補助,最高可達新台幣50萬元,在早產兒存活率上已展現成效。
解方3:提升兒童機構位階
江伯倫認為,過去內政部還設有兒童局,但整併入衛福部後,連專責的兒童機構都沒有。如果政府認為少子化是國安問題,專責機構的層級要再提高,若只放在衛福部下面,預算不會考慮到少子化這一塊,專責機構應該直屬行政院或總統府才能發揮功能。
在兒科界和立法院的關切下,行政院長賴清德已指示衛福部研議單獨成立「家庭及兒童署」。不過,陳時中認為,這仍需要非常多的討論,如果覺得每個族群都有一個專責單位,政府的效率可能就零碎了,橫向聯繫變成有困難,衛福部會認真研議,但他也語帶保留說:「這是需要思考。」
台灣2014年把聯合國《兒童權利公約》國內法化,「不分種族、膚色及性別,以兒童最佳利益第一優先,保護、照顧兒童」是CRC法條核心精神。「老人長照很重要,一定要照顧,但如果政策推動有排序,兒童是『最優先』,我們通過了這個法案,我們有做嗎?沒有做,它就是空的。我們一直說鼓勵催生,但最基本的是,生出來的不能讓他死掉!」呂鴻基以87歲的高齡,為捍衛兒童權益奮戰不休。
呂鴻基強調,用在兒童照顧的經費,不是消耗、是投資,諾貝爾經濟學獎得主赫克曼(James Heckman)研究,每用一元投資在兒童身上的照顧,未來可以獲得3~7倍的社會價值!
台大公共衛生學系教授江東亮也指出,以台灣衛生福利政策來看,全民健保的預算主要花在治療中老年疾病,社會福利的預算主要用於老年年金給付,但從生命歷程的觀點來看,兒童健康才是成人健康的資本,沒有健康的孩子、就沒有未來健康的成人,台灣社會的未來在哪裡?
「給沛恩寶貝小天使:
對於現在已成為小天使的妳,心中有萬般不捨與千萬的歉意,由於妳的犧牲,昇華為更有大愛的意義,讓妳成為更有大愛天使,可以發光發亮,去照顧到更多需要幫助的小朋友⋯⋯會督促店內和廠商,對小朋友使用的產品,做到安全把關,不要再有遺憾的事情發生⋯⋯」
這是一封嬰兒用品業者寫下的信,信箋已和收信的小主人一起化為灰燼。沛恩只在這世上停留短短42天,卻化為台灣嬰幼兒安全網裡一根強韌的織線。
「趴睡枕」這個名詞,是新手父母最容易被誤導的陷阱。43歲的楊欣欣10年前初為人母時,走進嬰兒用品店,刻意選了款「最貴的」趴睡枕,結果令她陷入人生最大的絕境。這個枕頭奪走了她摯愛的長女。
「那時醫院開立了『疾病死亡』的診斷證明,我先生不能接受,他覺得我們沛恩明明是健康的孩子,堅持她是死於意外。」43歲的楊欣欣,如今是成功的連鎖商旅經營者,那段喪女的灰暗日子曾令她幾近崩潰;所幸先生冷靜下來,回想起發現失去呼吸心跳女兒時,枕頭上留了一灘水、鼻頭也被壓扁。
從醫院回到家裡後,楊欣欣的先生自己做實驗,把水滴到枕頭上,發現水珠根本無法被吸收,認為女兒就是因為枕頭設計不良、布料吸水性差,鼻孔被扁壓後、水又堵住了呼吸道,才會窒息死亡。「不能再讓其他小孩這樣!」他們連繫廠商。
「廠商很有誠意,他們賣產品,也不是為了想讓孩子危險,但沒有國家標準和把關。」楊欣欣雖感受廠商非惡意,仍堅持應該要有「賠償」,才能在這件事上示警;之後,確實促成「趴睡枕」更名「平枕」,同時加註相關警語。後來廠商分5年、賠了100萬元,她們全數捐給早產兒基金會和家扶基金會。
半年後,楊欣欣再度懷孕,如今二女兒是她最貼心的「姊妹淘」,每年3月3日,沛恩生日,她們母女倆會一起為已化為天使的小姊姊慶生、切蛋糕。「妹妹出生時的臉型、縐眉樣子,和姊姊一模一模。」楊欣欣不是把小女兒當成大女兒替代品,但她覺得姊妹倆仍有某種連繫;與公婆同住的她,有時連思念大女兒也不敢太顯露,就怕老人家擔心,心事只有和二女兒訴說。
「我有很長、很長的時間,不敢走進嬰兒用品店,直到『妹妹』要上幼稚園,要求家長準備被子,我才鼓起勇氣進去,看見已更名成『平枕』的枕頭上,加註了趴睡有風險的警語,我想:『姊姊的犧牲,有幫助社會對的事發生吧!』」楊欣欣說。
每只「平枕」後面,都藏著「沛恩」小天使的名字。「在我失去孩子那陣子,我靠著上BabyHome寫媽媽日記,在其他相同經驗的網友媽媽支持下才能撐過去。其實,莫名失去孩子的心碎母親不少,過去很多有『嬰兒猝死症』的相關報導,很多父母可能沒有去追究。」她聽聞台灣要推動兒童死因複審制度後說,「這真的非常重要,沒有發生事情、就不會知道問題在哪裡!」
楊欣欣一邊說、一邊輕撫「妹妹」已及腰的長髮,「她的頭髮已2、3年沒剪了,要準備捐髮給癌友。」除了上學時間,她的眼光不太敢離開「妹妹」。失去孩子的痛,可能減緩、但永遠不會消失。
【後續與迴響】 政院「少子女化對策計畫」白皮書,改善兒童高死亡率及偏鄉早療列重點 (2018.9.5更新)
行政院日前公布最新的 「我國少子女化對策計畫」白皮書 ,回應《報導者》在 《每天我們失去5個孩子──搶救兒童高死亡率》、《流浪的早療兒──誰是慢天使的麥田捕手?》專題提出的相關呼籲,將兒童高死亡率及早療議題列為專章重點強化。
根據「我國少子女化對策計畫」統計資料顯示,2017年台灣嬰兒死亡率為4.0‰,而花蓮縣、台東縣超過6.0‰,屏東縣、高雄市超過5.0‰,是嬰兒高死亡率的紅燈區。衛福部次長薛瑞元接受《報導者》採訪時指出,主要原因仍與偏遠地區醫療的可近性不足且高風險妊娠處理能力不夠等因素有關。他分析,除高雄市區外,其他偏遠地區、原鄉等地,婦產科與兒科資源不足,即使現行政府補助孕婦10次產檢,但家住較遠的孕婦,常因路途遙遠而不做產檢,孕產婦健康出現警訊卻不自知。
為解決偏遠地區兒童醫療窘境,衛福部醫事司正規畫「兒童醫療網」,未來每一縣市至少一家24小時能夠處理兒童、新生兒急重症的醫院,由醫學中心支持其他醫院,讓其有能力、能量處理兒童急重症。薛瑞元表示,舉例來說,高雄長庚醫院可派駐醫師或透過訓練,協助屏東基督教醫院的兒科醫師。
偏遠地區急重症醫療資源不足,對於高風險妊娠的處理能力也不夠,再加上保溫箱設備也缺乏,早產兒出生後,往往後送到其他醫院恐花上2小時車程,很容易造成新生兒死亡。國健署也將擴大「高風險孕產婦健康管理試辦計畫」,只要醫院發現符合妊娠高血壓、妊娠糖尿病、多胎等高風險孕產婦,或吸毒、酗酒、抽菸、未成年懷孕等條件的孕產婦,均需由個管人員定期追蹤其產檢,若有需要也可轉介其他社福資源。
去年新北市、嘉義縣、花蓮縣及台東縣率先試辦後,今年擴大到嘉義縣、花蓮縣、台東縣、屏東縣、南投縣、宜蘭縣、高雄市(市政府經費辦理),追蹤高風險孕產婦,並進行2次到宅家訪;明年計畫追蹤完成個案的10次產檢,並規畫到宅產檢服務,期盼及早發現、及早治療高風險妊娠者。
此外,兒童早期療育資源也是「我國少子女化對策計畫」白皮書中的重點方針,將縮小早療服務資源分配不足的城鄉差距。薛瑞元指出,台灣兒科醫師76%集中於六都,因少子化的因素,就算醫師願意到鄉下開業,但病人人數少、恐無法支撐診所營運。早療最重要的是篩檢,而未來兒童醫療網的建立,各縣市有了兒童急重症治療、也就是有兒科醫師可協助健兒門診篩檢,把需要早期療育的孩童盡早篩檢、確診,並轉介到早療機構。
中央也將繼續推動「發展遲緩兒童社區療育服務實施計畫」,逐年擴充服務區域,降低療育資源缺乏地區的數量,並擬定「療育資源缺乏地區布建計畫」,結合地方政府一起投入資源在衛政、社政、教育體系等早療資源共同缺乏地區,改善偏鄉早療資源不足,預計涵蓋率將於2019年提升至100%。
同時,為了改善偏鄉兒科醫師不足的問題,薛瑞元說,目前正與各醫學會討論有關內兒科共訓制度的可行性,也就是內科、家庭醫學科醫師須增加兒科訓練。他解釋,以家醫科來說,分散於各鄉鎮較為平均,若能同時看老人及小孩,也可解決偏鄉兒科缺乏的狀況。(文/特約記者陳麗婷)
深度求真 眾聲同行
獨立的精神,是自由思想的條件。獨立的媒體,才能守護公共領域,讓自由的討論和真相浮現。
在艱困的媒體環境,《報導者》堅持以非營利組織的模式投入公共領域的調查與深度報導。我們透過讀者的贊助支持來營運,不仰賴商業廣告置入,在獨立自主的前提下,穿梭在各項重要公共議題中。
今年是《報導者》成立十週年,請支持我們持續追蹤國內外新聞事件的真相,度過下一個十年的挑戰。