
林口長庚醫院被檢舉濫用子宮鏡檢查,健保署調查發現,全國醫學中心近半子宮鏡檢查都由林口長庚申報,逾7成被認為非必要及不符應適症,遭健保核刪。但健保之外的自費巿場,常誤導民眾「愈貴愈好」、檢驗工具及微創手術商品化更嚴重,衍生出後遺症的醫療照顧,又由健保買單,是另一個更大的醫療黑洞。
長庚子宮鏡濫用案爆發,起因由婦產科醫師替一名院內護理人員進行子宮鏡檢查時未先驗孕,疑致該護理人員胎死腹中、失去了寶寶。看在同樣有護理背景的Nancy(化名)眼裡,感觸更深,今年初她到診所自費接受子宮鏡切除肌瘤,差點失去的是自己的生命。她接受《報導者》採訪,披露自己慘痛經歷,希望不要再有醫療機構把病人當成「客人」,「只想著我們口袋裡的錢,卻沒有為病人安全考量。」
38歲的Nancy是經濟獨立的單身熟女,愛美又愛趴趴走,旅遊是她生活最大的樂趣。當初正因經期異常、旅行不方便,愛漂亮不想在身上留疤,診所醫師說可以做微創子宮鏡切除肌瘤,本以為兩全齊美,結果卻引發水中毒,緊急被轉到醫學中心裝葉克膜才救回一命,她苦笑說,「我現在鼠蹊部留下一條10幾公分長長的疤(裝葉克膜插管留下),想來真諷刺。」
儘管已出院近半年,但Nancy身體至今未恢復,如今述說這段驚駭的遭遇,語氣中沒有火氣。她表示,今年初經期突然從過去一直很穩定的4、5天變成10幾天,且持續2、3個月都是如此,令她困擾。她先給熟識的婦產科醫師診斷,超音波檢查發現她的肌瘤在肌肉層、大約1到2公分,醫師建議先服避孕藥調經,但過去她因為吃避孕藥發胖,所以想看看有沒有其他方法。
此時,朋友介紹至一家台北巿號稱六星級婦產科診所,「醫師簡單說明,子宮鏡從陰道進入子宮切除肌瘤,沒有傷口,全身麻醉、住院一天就好,手術要自費2萬5千元。醫師沒有提到任何風險,陪同我去門診的朋友一起簽了手術同意書後,我就請她先回去。」
沒想到,她一推入手術室全身麻醉後,再睜開眼睛已是一個多星期後的事。她醒來時全身插滿管子、躺在加護病房,後來才知道,她手術完麻藥褪後卻沒有恢復呼吸、心跳,出現肺水腫、急性腎衰竭,送到三總緊急洗腎、裝上葉克膜,才救回一命,「病歷摘要寫了『水中毒』,我的婦產科醫師朋友們來看我,也認為就是子宮鏡引發水中毒,子宮鏡因為要灌水到子宮,其他醫師說,為一般手術時間會控制在2、30分鐘,當天我的手術做了40幾分鐘。」診所矢口否認疏失,Nancy已向台北巿衛生局申請醫療糾紛調處。」
人體短時間內大量補充水份,卻未同時補充鹽分時,血液中鹽分被大量稀釋而引起「低血納症」,即「水中毒」。 水中毒可能產生頭暈、嘔吐、產生幻覺、精神不濟、抽搐、意識昏迷或喪失等不適,重則導致呼吸停止,甚至死亡。 (諮詢:徐金源醫師)
Nancy說,「我不是為了賠償,那對我不重要,但我希望讓做這個手術的醫師知道,這個手術不是那麼簡單的,不能什麼都不說明,要改變以後手術的態度和方式,他可能一直用這種方式手術,過去沒有出問題只是好運,今天我也算幸運活下來,如果真的出人命呢?不要對自己執行的手術那麼輕忽,好像只是看我們荷包裡的錢、先把錢入袋為安再說。」
這顆其實根本可以不必手術的小肌瘤,讓Nancy裝了兩個星期葉克膜,足足住院34天,「因為裝葉克膜從股動脈插管、下肢血流受影響,剛出院後腳根本無法控制,不能施力、站也站不穩;肺水腫也讓我動不動就會喘;還因為急救電擊引發心律不整,現在靠運動和營養補充調整。」當初想一勞永逸把小小肌瘤除之後快,為了出國旅遊方便,而今,體力和健康嚴重受損,出國,根本暫時別想。
Nancy做子宮鏡引發水中毒的個案,在婦產科界傳開、引起熱議。
台北市四季和安婦幼診所院長、台灣母胎醫學會常務理事徐金源及國泰醫院婦產科醫師賴宗炫都認為,如果以Nancy 1到2公分的肌瘤,「優先建議,絕不會是手術」。徐金源說,經期異常的原因很多,不能認定就是這個肌瘤作怪,也有可能卵巢巧克力囊腫等問題,手術不見得能去除真正引起月經異常的原因,又可能增加不必要的風險。
賴宗炫說明,任何手術前都應該有評估流程,包括病史、開刀史,如果女性經期不規則,永遠要先想到懷孕、以超音波驗孕,排除之後再做其他檢查,「檢驗、治療都要按部就班,小肌瘤、症狀若沒有影響生活品質,先用藥物控制、追蹤,如果肌瘤變大、症狀又加劇,才考慮手術。」
台北馬偕婦產科主治醫師翁嘉穗也表示,肌瘤即使只有1公分,用子宮鏡有時也很難切,會做很久,手術時間過長,灌的水也會比較多。「子宮鏡是進去子宮腔後,攝影機可以換成小小的電燒匙,慢慢把肌瘤刮出來,不可能一次切很厚,一次可能切0.5毫米,所以可能要切到20次,不然會燒到別的組織。」
徐金源和翁嘉穗都指出,手術的必要性除了肌瘤大小的考量外,只有長在黏膜下的子宮肌瘤會以子宮鏡切除,其他包括肌肉層、漿膜下肌瘤都會採用腹腔鏡或剖腹手術,不會用子宮鏡做。
生育年齡女性平均兩位就有一位有子宮肌瘤,多半為良性,惡性的機率約為千分之一,需要手術處理的原則為:
- 大到5公分以上
- 短時間內成長速度過快
- 經血量多、經痛嚴重
- 嚴重貧血
- 肌瘤已壓迫到腸子、膀胱或輸尿管
- 已嚴重影響到生活品質
(諮詢:徐金源醫師、翁嘉穗醫師)
子宮鏡是婦產科基礎訓練,分為診斷和手術兩類,診斷上最常用在不孕症檢查,安全性高;手術性則醫師的經驗值會影響施作的風險,有些大醫院會集中由專門醫師進行,維持穩定性、降低風險。
賴宗炫解釋,子宮平常是扁扁的器官,診斷或手術時必須灌水把子宮撐開,才看得見裡面狀況,診斷性子宮鏡檢查灌水量很少,問題不大;手術性的就會輸入大量的輸液,「手術過程最重要就是要監看總水量、輸入及輸出液差不要超過2,000c.c,還有控制時間。如果手術時間太久、水量留在體內太多,就會增加水中毒的風險。」
子宮鏡是從泌尿科膀胱鏡引用而來,早年水中毒發生率高、也有死亡個案,後來醫界發現,膀胱和子宮結構不同,膀胱是「防水」的器官,灌入1萬c.c液體也沒問題,但子宮是「充血」的器官,操作子宮鏡時水柱可能會傷害子宮內微血管,水就會跑入血管裡。
賴宗炫說,第二代子宮鏡改採生理食鹽水,滲透壓與人體血液近似,鈉的含量也與血漿相近;加上有經驗的醫師都知道操作時間不能太長,且慎選適當的個案,如黏膜下肌瘤太大、超過4公分,可以分兩階段來做,先切一半、2到3個月後再做另一半,近年已很少聽到水中毒個案。

由於目前婦產科超音波檢查給付僅450點、審查又嚴,子宮鏡檢查給付是超音波近4倍,別的醫院都在手術室裡做,長庚腦筋動得快,首創子宮鏡中心、改成快速便利的門診手術,業績直線往上衝。有醫界人士透露,「子宮鏡設備成本不低、管線是耗材,所以長庚院方會要求業效,業績下滑該科主管就被找去『喝咖啡』,醫師當然只能讓個案往上衝。」
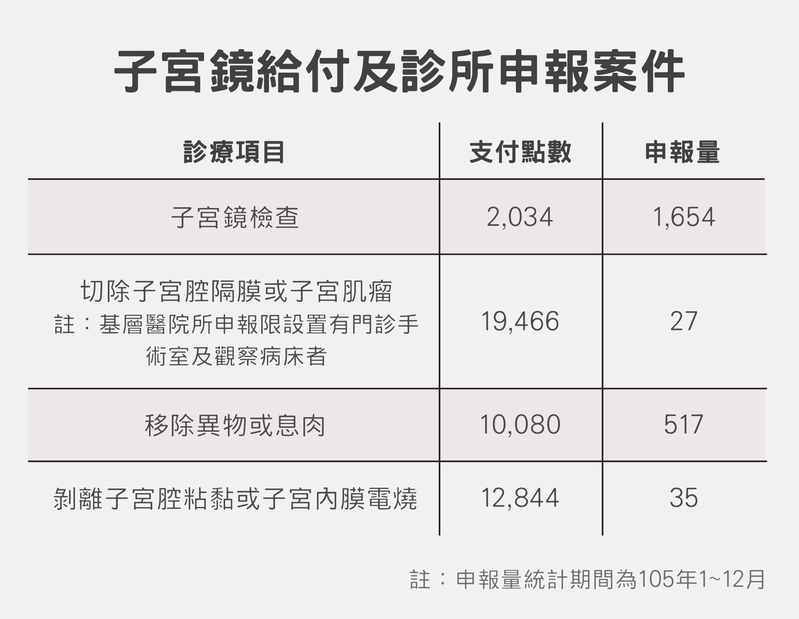
不過,現在很多豪華診所也學這套「績效制」,甚至打出「麻醉無痛硬式子宮鏡」,不僅未提及手術風險、還加以包裝美化,塑造成「婦科微創手術潮流」。健保署統計顯示,去年度基層診所申報的子宮鏡檢查僅1,654件、用來切除子宮肌瘤更才只有27件。但依目前規定,健保給付項目、醫療院所若收自費最多可以收到給付上限2倍,以子宮鏡切除肌瘤健保給付點數為19,466、自費最高可以收到近4萬元,有規模的基層診所乾脆走自費,不被健保捏脖子、還塑造高尚的品牌定位。
健保署副署長蔡淑鈴坦承,醫療院所申報浮濫,至少健保還有審核機制把關,但自費巿場究竟浮濫的規模有多大?施術的品質水準?除了鬧出醫療糾紛、當事人出面舉報,根本不知道黑洞有多大?可能連國稅局報稅資料都查不到。她聽聞1、2公分肌瘤卻硬做手術導致裝葉克膜的案例也直呼:「太讓人生氣!」
不只是子宮鏡,微創手術日益盛行,幾乎成為自費巿場主推的「明星商品」。賴宗炫提到,曾接獲一名病人有顆卵巢水瘤4.5公分,水瘤一般有很大機率會自己消掉,多半都建議先追蹤,患者卻被某醫療機構建議做達文西手術、要自費25萬元,「病人付不出錢才來找我,隔月,水瘤已消到剩3公分。」不過,他也無奈說,「有些病人也真的迷信愈貴的治療、愈厲害,我們建議病人不要做,她們還覺得『是我們不會開』。」
醫師不當鼓勵自費,令病人「人財兩失」的病例也不少。台灣女人連線理事長黃淑英也曾接獲一名個案,某知名醫學中心檢查時,認為她卵巢出問題,醫師說服以達文西手術機器人切除卵巢。這位婦人問了另一間醫院的意見,雖然第二位醫師告訴她不需做那麼大的手術,但病人出於害怕還是決定接受第一位醫師的建議做達文西手術,「想不到機器人手臂進去後,發現狀況其實用不上達文西,但機器已進、不能無功而返,醫師竟說服婦人丈夫同意,處理婦人其實根本沒有症狀的子宮肌腺瘤,直接切除她的子宮,婦人醒來後非常生氣,但子宮已沒有了。」
黃淑英指出,由長庚爆發出的子宮鏡濫用問題,只是這些利益當中的一個例子,重要的是,很多狀況不需要那麼大陣仗的機器來處置。以達文西為例,台灣是全球密度最高的國家,醫院引進成本高,要養機器又要養醫師,就必須要做足量的醫療行為,而導致濫用。
醫療自費雖然是開放巿場,但若未依循倫理規範,引發病人嚴重副作用或併發症,後續更龐大的醫療照護卻是「全民」繳費的健保買單。Nancy就說,自己最在意的是,當初覺得自己經濟狀況還可以、欣然接受診所建議做自費手術,「最後手術出了狀況,急救、裝葉克膜、洗腎、住加護病房,用的卻是健保資源。」
葉克膜是健保三大高額醫療資源項目,目前健保給付安裝費11,061點、每天照護費1,700點,更換管線費為4,400點,加上其他治療和照護,健保署曾統計,一名重症患者裝置葉克膜平均醫療成本逾80萬。
《健保法》第95條與其相關的施行細則有「代位求償」辦法等訂定,現行針對汽車強制責任險、重大公共安全事故(如高雄氣爆、北捷喋血案等)、食物中毒、重大交通事故等產生的傷病給付,有法律強制要投保的責任保險人、第三人等行使代位求償權,把衍生的醫療費用還給健保。不當自費手術衍生的後續健保照顧費用,未來是否有機會比照?
蔡淑鈴說,不只這個自費子宮鏡手術案例,過去也有到中國換器官失敗、回來由台灣健保後續照顧,還有醫美隆乳引發命危送到醫院急救,都曾討論過是否健保可否代位求償,「診費收高價自費、做出問題卻是健保在照顧,確實是很不公平的狀況,但目前這個部分的代位求償還未列在《健保法》中,未來可以朝這個方向去思考修法,不過,自費醫療引發的問題,在因果關係認定上會較困難,執行上不太容易。」
但這更凸顯自費醫療衍生的問題,在管理與規範上的困難。連最高主管單位衛福部的醫事司司長石崇良都消極表示,現行除了由各地方衛生局督導考核收費狀況,只能靠「醫療專業團體自律」,與民眾在非急迫性的手術之前「多詢問第二意見」。
婦產科醫學會前理事長、彰化基督教醫院婦產部主任蔡鴻德認為,浮濫手術的還是少數醫師,婦產科醫學會都會辦理微創手術相關的研習會、工作坊,進修的醫師也會有受訓證書,民眾在診所就醫時或許可以據此來做為選擇參考。他也呼籲,「希望同業還是遵照醫療倫理的規範進行檢查及手術。」
民間監督健保聯盟發言人滕西華指出,歐美有研究顯示,自費醫療濫用問題遠遠比公醫及健保下的濫用嚴重,「因為自費醫療沒有適應症管理,也不會考量療效安全及藥品、醫療科技的經濟效益,導致無效醫療、有效推銷。」她強調,過度的自費醫療不只影響健保資源和體系,也增加民眾因這些不確定療效的治療,加速曝露在危險之中,這也是她極度反對衛福部還在研擬修正「醫療費用收費標準核定作業參考原則」,取消全自費診所收費上限、把醫療自費天花板打開的原因。
深度求真 眾聲同行
獨立的精神,是自由思想的條件。獨立的媒體,才能守護公共領域,讓自由的討論和真相浮現。
在艱困的媒體環境,《報導者》堅持以非營利組織的模式投入公共領域的調查與深度報導。我們透過讀者的贊助支持來營運,不仰賴商業廣告置入,在獨立自主的前提下,穿梭在各項重要公共議題中。
今年是《報導者》成立十週年,請支持我們持續追蹤國內外新聞事件的真相,度過下一個十年的挑戰。












