
2018年,台灣將正式踏入「高齡社會」,每7人就有1名65歲以上的長者。這樣的社會,多數人仍忌諱「談死」,但有一群人,對自己生命最後一哩怎麼走很有想法,有人替自己辦了生前告別式,有人鼓吹安樂死立法;甚至有人飛到瑞士,尋求協助自殺的組織幫忙,結束一生。
去年年底,台灣舉行了第一場以安樂死為題的政策公聽會,這是台灣社會近年來第一次對此議題有公開、正式的討論。贊成者和反對方各抒己見,在「生命權」和「自主權」之間,辯論著對生與死的不同觀點。
如果生命的終點來臨,你會選擇怎麼告別?
生在台灣,是我們無法決定的偶然,那麼,面對必然發生的死亡,在台灣的我們,可以選擇怎麼離開嗎?
今年3月,知名作家瓊瑤發表她寫給兒子和兒媳的公開信,除了仔細交代身後事,同時表明拒絕多種醫療處置,更期待台灣未來能針對「安樂死」立法。在那篇臉書發文底下超過千則的留言裡,湧進大量附和支持的聲音。
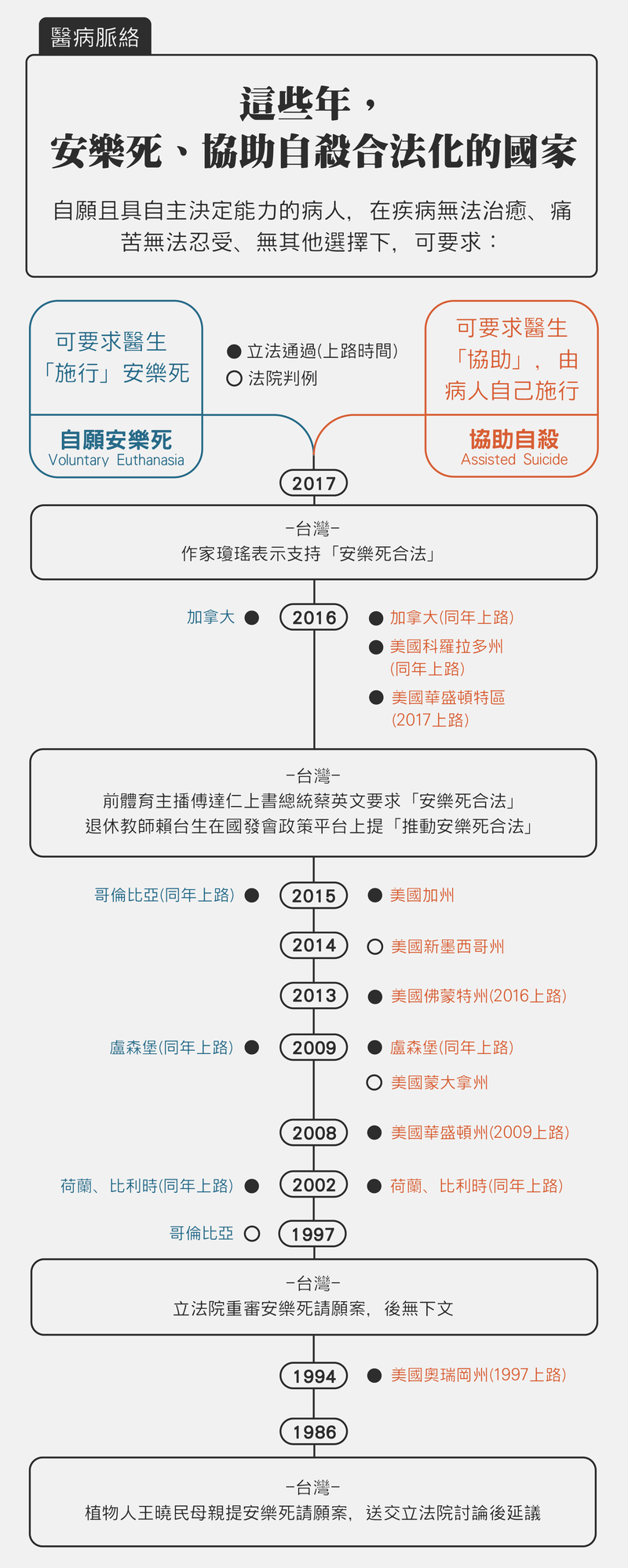
時間往前推到2016年年底,資深體育主播傅達仁「上書」蔡英文總統,請命通過「安樂死法案」,並願意成為全台第一名案例,一時社會為之熱議。後來他在各種公開場合一次次解釋他的提案:第一、80歲以上、有不治之疾者;第二、年輕人,被醫生證明是絕症者,前提都是自願、沒犯法、沒欠稅,得享有「安樂善終權」。他說,這是為全民謀福祉的法案,友人如知名運動員紀政也表示力挺。
在一個又一個想要安樂死合法的聲音背後,是對「不得好死」的恐懼以及對「善終」的企求。
他們之中,不乏照顧者、探病者,他們目睹一次又一次的「盡全力搶救」,以及無法拒絕醫療處置的痛苦軀殼,走得既痛苦又沒尊嚴。
嘉義退休教師賴台生的母親當年已是癌症末期,子女們捨不得,仍讓她嘗試新藥,硬生生把半年餘命撐到一年半。直到母親離世,他才從醫師口中說出的那句「你們太孝順了」,悟出了自己的「愚孝」──那些拚命讓媽媽活下來的日子,只是讓母親受苦受難。那之後,他簽了安寧緩和醫療意願書、遺體捐贈同意書等文件,為自己做好臨終準備。

「你綁著、插著管子、哀哀叫的,還不曉得哪一天能死,那是痛苦、那是刑罰,」傅達仁皺著眉、邊揮手說著他看到的情況。受不了病痛之苦、拖累家人之罪的當事人中,也不乏以極端方式走上絕路,徒留一地唏噓,讓家人陷於莫大悔恨和愧疚。
為了幫病人和家屬自苦海解脫,賴台生2016年9月透過國發會「公共政策網路平台」,提出「推動安樂死合法」一案。他原以為提案不可能通過,想不到最後在3個月內,以5,392個附議提案成功,促使衛生福利部於該年年底召開公聽會回應。
這個全名為「研商推動安樂死合法化政策」的會議,是近年來公家單位第一次集結倫理學、醫學、法學等不同領域的專家,專為探討安樂死召開的正式會議。
作為提案人,64歲的賴台生說,母親和岳母都因病拖磨多年才離世,「我岳母中風,7年來都是兩種表情,不是很難過,就是不耐煩。」生前最後的日子毫無尊嚴。他認為,人沒辦法控制怎麼來到這世界,至少得能決定是否死得漂亮,「我不要把生命最後的決定權交給別人,我傾向自己決定去留,把善終權找回來。」他形容,如果人的「賞味期限」到了,就要順勢而為,不要逆天而行,「這不是殺死,是解脫!」
而會議記錄上,教醫學倫理的中山醫學大學教授戴正德則說:「基本上人類對生命,並沒有決定生死的權利。⋯⋯如果一個人活著可以讓別人感受到活著是有價值的,就有活著的責任。」他認為,荷蘭很多選擇安樂死的人,其實還能活下去,從這角度來看,無異於浪費一條寶貴生命。
賴台生和戴正德的想法,正好各自對應「生命自主」與「生命價值」的立場,這是討論安樂死議題時經常交鋒的兩造想法:人的生命權和自主選擇權,孰輕孰重?
主張自主權的人強調,一個人擁有生命的自主與選擇權,才能活得有尊嚴。一旦窮盡辦法卻無可避免地活在痛苦並邁向死亡時,為何不能選擇當下結束?賴台生接受《報導者》記者訪問時形容,如果知道終點近了,明明有直達車,為什麼還要搭車子在中間繞路?為什麼不能選直達車?
但從生命價值優先的立場出發,認為人只要活著,不管機會多麽渺茫,總有希望,為什麼要扼殺奇蹟發生的可能?「反對(安樂死)的論述中,他們提出質疑:你怎麼知道你現在的疾病,一定沒有希望,也許明天就會有新的藥物被研究開發出來,因此你不能說我已經活得非常痛苦,因為希望就在明天。」戴正德說。
雖然核心立場大不同,會議上還是假想了實際執行最可能碰到的問題:多數醫護人員不願成為結束他人生命的執行者。
有安寧舵手之稱的蓮花基金會董事長陳榮基在會議上說:「把病人弄死來解決病人痛苦,是違反醫學倫理,因為醫師是要維護病人的健康、治病或減緩痛苦,最後陪伴病人好好善終,這才是醫生的任務。」
投入台灣生命教育的台大哲學系教授孫效智解釋,連美國這樣民主的社會,至今51州中也僅6州通過病人主動服藥的「協助自殺」合法,而不允許安樂死。主因之一是害怕醫師救人第一的「原始設定」受影響,致使病人權益受損。美國也曾就相關議題對醫護人員做民調,結果是:多數醫護人員均贊成安樂死成為善終的選項,但是,沒有人願意當執行者。
醫界的另一種考量是:2000年通過的《安寧緩和條例》以及2016年底通過、將於2019年正式上路的《病人自主權利法》,已經先後拉展出台灣人「善終」的空間。這兩部法律,讓病人能在特定情況下,表達拒絕急救或維持生命治療的意願,並在緩和醫療照顧下,與家人道謝、道愛、道歉、道別,再離世。(延伸閱讀:預訂好好死門票:《病主法》開放入場)
從安寧緩和醫療的觀點來看,若安寧緩和醫療普及且品質優良,能緩解90%以上病人的痛苦及尋死念頭,而且根據《經濟學人》委託新加坡連氏基金會的「2015年死亡質量指數」調查,台灣排名世界第6、亞洲第1。
臨終醫療質量並不差的台灣,何以安樂死仍呼聲不斷?
台灣的安寧緩和醫療推行多年,2014年約有2萬6千多位病人接受安寧的照顧。但實際上,仍有供給量不足、品質良莠不齊的進步空間。2016年5月,監察委員江綺雯糾正衛福部,認為該部沒有建立整合性的安寧照護體系,不僅未讓服務普及,也無能確保安寧緩和醫療的品質,而有失當。這背後牽涉到包括醫師教育、健保給付、公衛宣導等複雜面向。即使相關組織推廣不懈,《安寧緩和醫療條例》通過17年後的今天,健保卡上註記意願書的人數仍僅約42.7萬。

像是俗稱「泡泡龍」的罕病先天性水皰症,病友每日都要承受全身血皰、水皰不斷漲破,並花8個小時包紮、換藥。若病友決定拒絕食道擴張術等維持生命治療,在自然結束生命之前,將經歷莫大苦楚。這類病友最後身、心、靈所承受的痛苦,或許已超過醫療能幫上忙的範圍。那麼,台灣是否還有空間進一步討論其他做法,協助他們結束苦痛?
這股「與其痛苦活著、不如死個痛快」的訴求,其實映照出當代台灣社會變化。
一方面,台灣即將踏進「高齡社會」,明(2018)年65歲以上的人口佔總人口將超過14%,每7人就有1名長者,老病死議題不再能迴避。另方面,隨著民主社會的發展,人民越來越重視自主、想握住自己的善終發球權,這些鬆動了社會過往談死的禁忌。
此外,台灣世界著名的醫療水準,從葉克膜、洗腎機、呼吸器,到氣切插管、按壓胸部、電擊、注射強心針等急救套餐,創造了大量跟死神拔河的有力工具,但這對生命走到盡頭的病人很可能是痛苦折磨,也難怪前衛生署長葉金川會對家人耳提面命:「如果我沒法醒來,不要串通醫生凌遲我!」
2015年,台灣有名曾接受安寧醫療的癌症末期患者,在家人陪伴下飛到瑞士,尋求知名的協助自殺組織Dignitas(中譯為「尊嚴」),結束他的生命。我們越洋採訪得知,截至2017年4月,該組織7,700名會員中,有7名是台灣人。(延伸閱讀:我們延長的到底是生命,還是痛苦?──專訪瑞士協助自殺組織Dignitas)
大家對於「去瑞士赴死」應不陌生。從好萊塢愛情電影《我就要你好好的》(Me Before You),到甫獲英國影藝學院(BAFTA)提名最佳電視紀錄片的《西蒙的抉擇》(How to Die: Simon's Choice),主角都到瑞士尋求死亡協助。
片中,西蒙原是事業成功的商人,但他在57歲時得知自己罹患運動神經元疾病,病程進展快速,他對身體的控制權極速流失,漸漸無法講話,也無法書寫。知道自己很快將剩下動彈不得的軀殼,他決定赴瑞士尋求協助自殺。在58歲生日當天,西蒙在妻友環繞下,按下替自己身體關機的按鈕。他給還在世間的85歲媽媽留下了這樣的紙條:「雖然這件事很悲傷,但這是最好的決定,謝謝你當我媽媽。」
實際上,由他人注射致命藥物的「安樂死」(Euthanasia),在瑞士仍非法,真正合法的是「協助/陪伴自殺」(Assisted / Accompanied Suicide),也就是由醫生開立處方、準備藥劑,在親友陪伴下,由意願人自行喝下或打開點滴開關。
乍聽之下,「協助自殺」一詞似乎比「安樂死」更強烈、令人難以接受,畢竟裡面包含了「自殺」字眼,囊括了關於自殺的負面意涵,但在瑞士有其法理發展脈絡。
「尊嚴」董事路雷(Silvan Luley)接受《報導者》記者越洋訪問時解釋,瑞士自從19世紀政教分離、成為現代國家後,自殺和協助自殺都不再是犯罪,直到1920年代,國會才另訂定刑法第115條:若出於「自私」動機協助他人自殺,則有罪。
而要取得瑞士協助自殺組織的服務,必須經過重重關卡、反覆確認,才會來到最後一刻:意願人在組織人員及其親友陪伴下,主動結束生命。
德國的情況則和瑞士相近,屬於同樣的法理脈絡。1871年,德國頒布全聯邦的第一部刑法時,便作出結論:自殺不入罪。由於法理上不罰自殺,基於沒有主犯何來從犯,所以也不罰協助自殺。

不過,實務上,德國醫師公會和全球多數的醫師公會一樣,目前仍反對醫師幫忙開立處方、協助自殺,以至於需要的民眾多會到鄰國瑞士求助。2015年11月,德國國會立法禁止「執業」性質的協助自殺,自此將組織性的協助自殺排除在外,此法被視為刻意防堵瑞士如「尊嚴」這樣的組織,在德國大張旗鼓。
孫效智分析,近代的維生醫學技術,模糊了延長「生命」和延長「死亡」之間的界線,因此引起公民社會討論,能否在醫療情境中幫助病人「加工離世」。不同國家討論的結果是:荷蘭、比利時、盧森堡及加拿大決定讓「自願安樂死」和「協助自殺」皆合法,也就是自願且具自主決定能力的病人,在無法治癒且痛苦無法忍受且沒有其他選擇下,可要求醫生為病人施行安樂死,或協助病人自己施行。但即使法案通過,不同意見仍在社會中繼續激盪(延伸閱讀:安樂死在比利時)。
前立法委員楊玉欣便提醒,談安樂死之前,要先知道裡面的不同層次。到底談的是安樂死?協助自殺?還是拒絕醫療?「當你知道這是他殺行為的時候,你不一定會認同,但你站在你自己想要痛苦解脫,你可能會覺得對我就是需要,給我一針吧。每個人有不一樣的價值觀,我們也要尊重。」
台灣第一個安樂死相關的請願案,發生在1986年。當時,17歲那年因車禍意外成為植物人的王曉民,已經躺了20年,她的父母向立法院請願訂定安樂死法律,成為陳情首例。該案後在立法院引發激辯,並遭多數委員反對,而王曉民在家人無微不至的照顧下,在床上度過整整47年,至死未曾清醒。時至今日,安樂死合法化聲浪再起。
但短期內,安樂死要在台灣走到立法這一步,恐怕很難。孫效智說,台灣當初連讓病人撤除維持生命治療、自然善終的《安寧緩和醫療條例》和《病人自主權利法》,都花了很長的時間討論。若要進一步談加工協助病人死亡,在他看來還很遙遠。
而正式進入是否立法的討論之前,先鬆開避談死的結更重要。楊玉欣說,從家庭、教育到社會都不談死,顯示整個文化的生命教育與死亡教育都不足,「我們不能面對死亡是生命的一部分,但經歷死亡是讓生命完整的一部份。如果人不會死,我們何必這樣認真,做什麼都無所謂啊。」
去年12月底,現年84歲的傅達仁替自己辦了場生前追思會,會場擺滿他的畫作,場地綴著藍色、金色和銀色氣球。他的親朋好友都來了,他說,這樣很好,該來的都來了,很溫暖。
現場播完傅達仁擔任體育主播的回顧短片後,他開始講述自己的病痛,前後進出醫院十多次,4個月暴瘦12公斤,他反覆說著,希望有一天安樂死能合法,他就能完成他「年輕時,奮鬥向前,年老時,喜樂再見」的願望。

輪番上陣祝福的親友,有的上台表演、獻唱,有的說著與傅之間的各種奇聞軼事,但大家終究巧妙地避開了所有關於「死亡」或「安樂死」的字眼。他們說,「一定會活到120歲」、「還會再出第二、第三本書」、「哎呀傅大哥還這麼健康,一定會長命百歲的」。
生是偶然,死亡卻是所有生命必經之路。安樂死、尊嚴死的辯論和反思,已掀開台灣「忌談生死」那張封條的一角,或許再撕開一些、再討論一點,我們都有機會,好好說再見。
深度求真 眾聲同行
獨立的精神,是自由思想的條件。獨立的媒體,才能守護公共領域,讓自由的討論和真相浮現。
在艱困的媒體環境,《報導者》堅持以非營利組織的模式投入公共領域的調查與深度報導。我們透過讀者的贊助支持來營運,不仰賴商業廣告置入,在獨立自主的前提下,穿梭在各項重要公共議題中。
今年是《報導者》成立十週年,請支持我們持續追蹤國內外新聞事件的真相,度過下一個十年的挑戰。











