
1997年前後,台灣接連爆發100多例口服治香港腳的抗黴菌藥「療黴舒」(Lamisil)、「適撲諾」(Sporanox)藥物副作用案例,患者出現肝功能異常、甚至有多起猛爆性肝炎致死的事件。正是當年這起藥害事件中的「犧牲者」,讓台灣開始重視藥害通報系統,因而催生藥害救濟制度,更替皮膚科醫學建立了用藥指引──現今服用抗黴菌藥,都必須嚴密監控患者肝功能指數。
藥物和毒物,有時是一線之隔。沒有一種藥物,對每一個人都可以百分之百安全,有時因藥理特性、有時因個人體質差異,對多數人都有效的藥、也可能對極少數人造成傷害。2000年通過的《藥害救濟法》,明白定義「藥害」指的是死亡、障礙或嚴重疾病等「重大傷害」;當病人按照醫囑、醫師依醫學證據處方「正當使用」合法藥物,在醫、病都「無過失」前提下,卻產生重大傷害時,此制度能讓無辜受害者獲得實質救濟,也連帶減少醫師遭訴訟的壓力。
「重大傷害」、「正當用藥」、「無過失」,關鍵字清晰明確。但20年後的今天呢?
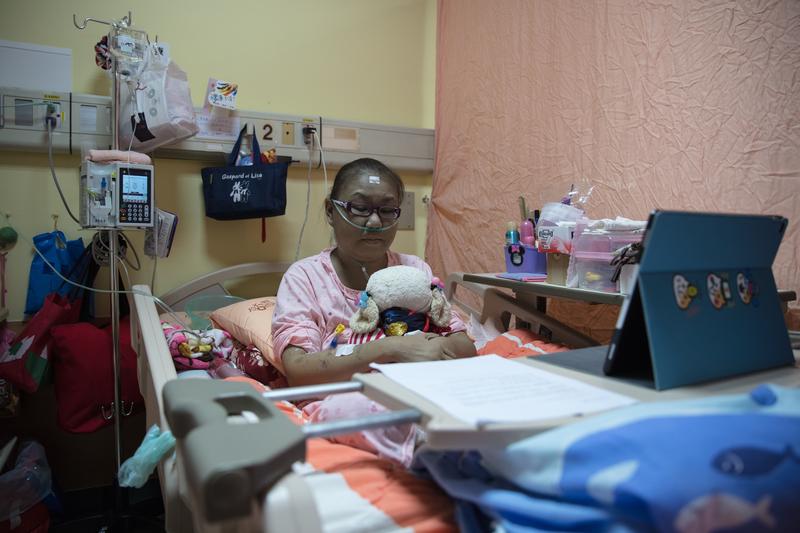
2007年,23歲的曾苑綺因惡性淋巴瘤化療,感染罕見且棘手的瀰漫性非結核分枝桿菌及,在加護病房昏迷不醒之際,台大醫院使用含有Amikacin成分的抗生素 「愛黴素」(Amikin)治療,引發嚴重的耳毒性不良反應,讓她從此全聾。「正當使用」、「合法藥物」、「重大傷害」藥害救濟的三大關鍵,她全部符合。但是,最後卻被判「不予給付」,理由是:衛福部認定,她的症狀是「常見且可預期之藥物不良反應」。
曾苑綺一路上訴,一度在2011年台北高等行政法院判決獲勝,判決書中載明:「台大醫院自2001年迄今,有4千多人使用Amikacin,收到相關之耳毒性通報僅有2件,台北榮民總醫院迄今則未接獲使用Amikacin發生耳毒性不良反應之通報。」當年治療曾苑綺的台大感染科醫師盛望徽受訪時也提到,他用此藥治療的個案中,「我沒有遇過其他病人(副作用)這麼嚴重的,她(曾苑綺)是第一個。」顯示如曾苑綺一樣嚴重的狀況,十分罕見。
衛福部卻援引國外文獻指出,「文獻上該藥耳毒性發生率在7%至23%間」,上訴成功。最終,曾苑綺聲請大法官釋憲,2018年7月27日大法官作出「釋字767號」解釋,宣告《藥害救濟法》第13條第9款規定「常見且可預期之藥物不良反應不得申請藥害救濟」合憲。但作成決議的15位大法官之中,有5位提出不同意見書,意即同意票數僅剛好過法定門檻,再綜覽另外5份協同同意書,此號大法官解釋意見高度分歧,因此開啟了醫藥界和法律界的一連串討論。
「釋字767號」的出爐,也才讓大家看見了,藥害救濟中「常見可預期」的隱藏陷阱。
根據衛福部藥害救濟審議委員會統計,1999年至2019年4月,總計接獲3,267件藥害救濟的申請、給付金額為4億7千多萬元,不給付的比率約42%。無法申請給付的原因中,第1名是「與藥品無關」、有499件,排名第2就是「常見且可預期之藥物不良反應」、有 305件。換句話說,在確認與藥品有關的案件中,「不良反應屬常見可預期」正是申請藥害民眾最常被打回票的原因。
1%究竟怎麼跑出來的?
「常見可預期」的藥害不列入救濟,是誰的提案?大力推動要將藥品適應症外使用納入規範的時任立委黃淑英,以及當年衛福部藥害救濟審議會主席、馬偕兒童醫院資深醫師黃富源都說,「當年修正案並不知有這一條。」、「也不知道為什麼朝野協商出來後,會多了一條?」
黃淑英認為,「藥害救濟的前提已經排除了輕微的藥害,只有針對死亡、障礙或嚴重疾病的藥害做給付,為何還需要訂『常不常見』?如果有1%以上常見的『重大藥害』,表示非常嚴重,這藥品應該已需要討論是否還能繼續使用了。」
政治大學法律學系副教授劉宏恩也認為,若以曾苑綺的案子為例,「耳毒性不良反應」在醫學上是一個類別,但同樣是耳毒性不良反應,有些人只是聽力受損,有人嚴重到兩耳幾近全聾,程度輕重不一,「(分類)是不是應該更細緻一點?如果通通一類,加總起來當然有可能超過1%,變成『常見』。但對於聽力影響到『全聾』的,在比例上也許是幾千分之一,那就變成罕見。」
劉宏恩以《刑法》把傷害罪分成「普通傷害罪」和「重傷害罪」為例,重傷害被明確定義為「喪失聽覺、嗅覺或肢體等」,「它不是都歸為一個類別,而是『傷害到達某一個程度』是一個類別。」劉宏恩認為,可重新檢討「藥物不良反應」的分類方式。

然而,不管是衛福部決議、最高行政法院的判決或大法官釋憲結果,維護「常見可預期」法規的其中一個原因都是「藥害救濟基金有限」。
藥害救濟基金不是政府預算,而是向藥廠徵收的基金。藥廠銷售額在台幣3億元以下,徵收0.1%;銷售額在3億元以上,則視其財務狀況,徵收0.02%到0.2%。衛福部認為,排除常見且可預期的不良反應,是為了保持財務平衡,並避免藥商拒絕製造、或輸入某些常見且可預期有嚴重不良反應、但確實具有療效的藥品。
但曾苑綺的釋憲律師翁國彥質疑,「錢真的不夠用嗎?」他以2017年為例,每間藥廠其實付了不到10萬元的藥害徵收金給衛福部,如果以曾苑綺當年請求150萬元的藥害補償計算,國內約700間藥廠分下來,每間平均分攤2,000元。而「常見可預期不良反應」的藥害約佔所有藥害事件的10%,若用徵收金計算,「開放此類案件可以取得補償,每間藥廠每年大概因此多負擔1萬元的徵收金,衛福部卻擔心藥廠會負擔不了?」
翁國彥認為,就算真有疑慮,衛福部大可以對每個案件彈性調整給付金額,不必讓曾苑綺這麼嚴重的案例落到「全有」或「全無」的下場。
藥害救濟基金會董事長陳昭姿則表示,統計歷年因「常見可預期」藥物不良反應而不予救濟的案件,以藥品分類來看,排行第一的是抗腫瘤類藥品,包含抗肺癌用藥艾瑞莎(Gefitinib)及抗皮膚癌用藥博來黴素(Bleomycin)引起的間質性肺炎,發生率分別是1.3%及10%;3種抗直腸癌用藥Fluorouracil、 Leucovorin、 Oxaliplatin引起的嗜中性白血球減少症,合併使用發生率達12%以上等。
但陳昭姿說,過去20年來,平均每年藥害救濟支出金額約為2,400萬元,600萬元就佔了一年的四分之一,而「艾瑞莎」只是用於治療肺癌的其中一種藥,間質性肺炎也只是此藥其中一種常見可預期的不良反應,依此推估的救濟金額就這麼高,假設所有藥品所造成的每個「常見可預期」之不良反應案件都來申請藥害救濟,最後極可能導致藥害救濟制度崩垮,難以存續。
不過,藥害救濟基金是向藥商徵收而來,徵收比率可由衛福部視實際情形,衡量基金財務收支狀況調整,藥害救濟基金的「母數」,其實不是固定不變。
黃瑞明大法官也在釋字767號不同意見書中指出,綜觀歷年來之藥害救濟基金收支概況,每年度都有固定的基金來源可供運用,不僅足以支付藥害補償,且賸餘甚多,「迄今累積剩餘已超過3億元。」
根據2018年衛福部食藥署編列的藥害救濟預算書,該年度基金來源7,324萬元,較前一年增加2.62%、186萬9千元,註明的原因是「預估廠商銷售額增加,徵收金收入隨之增加所致」;而該年度基金用途5,066萬3千元,卻較前一年度減少24.7%、1,662萬2千元,卻是「因為預計救濟金額及案件數減少所致」,十分矛盾。
大法官「釋字第767號」另一個爭議焦點在於,釋字中表示,依據一般人民的日常生活與語言經驗,「常見」、「可預期」的意義並非難以理解,甚至指出,再加上病人應可透過醫師說明、藥袋標示或藥物仿單上的記載,合理預知用藥的不良反應發生機會,也能合理預知請求藥害救濟的可能性,如果選擇用藥,就要自行承擔後果。
東吳大學法律學系副教授邱玟惠表示,「告知後就可預期,所以就可以不救濟?在我的想法裡走不過去。」她解釋,「病人決定權」的法理基礎在於人格權利的保護,這無法被引用為藥害救濟上不救濟的理由,更何況在一般的醫療行為中,醫師不見得每次都會實踐「告知後(病人)同意」的程序,藥物仿單也不見得都會到病人手上,病人更不一定看得懂。
邱玟惠也說明,藥物仿單記載的風險其實是「可容許風險」──藥物上市前,需經過縝密的、各階段的藥物臨床試驗,藥政機關審查臨床試驗結果時,會嚴格斟酌危險是否降到可以接受的範圍。然而,仿單承認的可容許風險與「常見可預期」並非絕對相關,以抗生素為例,抗生素可能引發史帝文生強生症候群,在台灣每百萬人口中的發生率是6件,這就不屬於常見可預期的範圍,是台灣藥害救濟的最大宗,因此,不能說「仿單有記載」就是「可預見風險」。
劉宏恩認為,理論上,民眾在理解藥物的風險之後,可以選擇要不要用藥,但理論歸理論,實際上很多時候病人是沒有選擇的,「很多情況下也沒有別的藥物可以選擇,那你不能說,民眾就是選擇治療或等死。」
「我自己隨便上網去看,藥物仿單都十幾頁,而且是英文,就算是中文也看不懂。一般人看病也不會做到這種程度,所以你說『常見可預期』,對病人跟家屬來講,根本不能預期啊!」翁國彥指出,要求病人和家屬詳細了解藥物資訊後決定是否服藥,根本是要求病人和家屬在主治醫師開藥之後,還要自己再當一次醫師。
若以曾苑綺這樣的案例來看,「當時她在加護病房,已經病危了,出現耳毒性不良反應的當下,她是昏迷的,無法馬上停藥,她沒有那個能力啊!無法及早阻止那個反應的發生。而且對加護病房的人來講,決定用藥的人是家屬,如果可能會死,一般人會怎樣?當然是用藥,這是病人家屬不得不的選擇。衛福部一直拿這個來講說『你們自己同意,要自己承擔風險』,但我反而覺得,這樣更要給補償,」翁國彥說。
「把每一個不良反應都告訴病人,那可能會嚇壞病人,也可能會造成醫師防禦性醫療,這也不是醫、病之福。」黃富源站在醫界的角度上,也不贊成如此。

雖然曾苑綺的權利救濟之路已走到盡頭,大法官憲釋案也確立了現行「發生率大於或等於1%的常見可預期」藥害,不予給付的門檻。若要再導正藥害救濟的精神,唯有直接修改《藥害救濟法》。
翁國彥認為,《藥害救濟法》應修法拿掉「1%常見可預期」的緊箍咒。他指出,藥品之所以能上市,當初都經過政府核准,政府對人民有一定的保護義務,他主張《藥害救濟法》第13條第9款「常見且可預期之藥物不良反應不得申請藥害救濟」應直接修法廢除。
本身是法官、專攻醫療法的成功大學法律研究所博士廖建瑜則不認同廢除此款,但他針對「常見」二字建議,若真要訂出「常見的藥害發生率」的範圍,未來或許能根據本土健保資料庫,建立較符合我國實際狀況的標準。
台灣醫療改革基金會發言人朱顯光也認為應建立台灣本土藥物不良反應的資料。「多數藥品是在國外進行研發,所謂的藥品可預期與不可預期不良反應,甚至副作用發生機率的高低,國外與台灣本土不盡相同。」
廖建瑜更將心比心地說,「藥害發生率對於別人都是機率,但對自己發生了就是100%。」他認為,「對發生藥害的人談機率是沒有意義的,」當醫師或藥師在用藥前對「藥害」進行說明時,不應以發生率來決定該說或不該說,而應以藥害發生對於身體健康的影響程度作為依據。
擔任衛生署(現改制為衛生福利部)副署長時通過《藥害救濟法》的黃富源也認為,藥害救濟制度已經是以重大傷害為前提,「我同意修法拿掉1%常見藥害不給付的限制。」
但黃富源也替藥害審議委員會澄清,「現在多半都從寬認定(藥害救濟)了,」他解釋,一個藥害的案子,複雜的可能會發給3個委員給書面意見,配合病人病歷始末原由,再交由鑑定委員初步討論,最後才給藥害審議委員會討論,「一層一層來看,很慎重處理。」藥害案確立後,還會行文給處方的醫師,解釋處理的過程,提醒醫師注意;藥害救濟基金會也會發給藥害者「藥物過敏紀錄卡」、並可註記在健保IC卡,下回就醫時,病歷紀錄就會跳出來,避免醫師再開這類藥物給有病史的患者。
確實,「提醒醫師注意」是藥害救濟制度的意義之一。前立委黃淑英說,「藥害救濟制度建立,另一個重要的核心價值是:唯有透過補償,才能鼓勵通報,建立藥物不良反應監測系統,累積更多的資訊,才能減少藥害。」她還建議,未來若修法,也應一併對於嚴重藥害致死補償上限由現行的200萬元再提高,「200萬是20年前立法時的生活基準,現在的物價水準和20年差了多少倍?救濟金應該要反映當下的狀況,才能達到救濟的實質意義。」
台灣是少數擁有藥害救濟制度的國家。朱顯光認為,這個制度是很值得肯定的,但確實需要修正,像若某種藥物仿單上說明副作用高,實際上國內醫師可能很少碰到不良反應病例,用藥時也就不會特別注意其風險,而最後在藥害救濟審議上可能便會出現問題。「當務之急,是針對申請藥害救濟被駁回的案例,藥害救濟基金會或相關單位,應建立一套背景資料庫以及案件分析,累積更多資料,並且與國內藥物不良反應系統相連結,未來再碰到類似藥害問題時,就能依照國內自有的經驗來做判斷。」
申請資格:遵照醫師處方或藥師指示下,使用合法藥物,卻發生嚴重的藥物不良反應(藥害),即可提出申請。
申請時效:知道藥害發生時,3年內提出申請才有效。
申請步驟:
- 提出申請:線上申請連結
- 藥害救濟基金會檢核資料及電話訪談
- 發送受理通知
- 進行藥害資料調查
- 衛福部藥害救濟審議委員會審議
- 通知審議結果
深度求真 眾聲同行
獨立的精神,是自由思想的條件。獨立的媒體,才能守護公共領域,讓自由的討論和真相浮現。
在艱困的媒體環境,《報導者》堅持以非營利組織的模式投入公共領域的調查與深度報導。我們透過讀者的贊助支持來營運,不仰賴商業廣告置入,在獨立自主的前提下,穿梭在各項重要公共議題中。
今年是《報導者》成立十週年,請支持我們持續追蹤國內外新聞事件的真相,度過下一個十年的挑戰。











