自5月15日COVID-19(又稱新冠肺炎、武漢肺炎)本土案例大量出現後,截至7月11日,短短1個多月,本土案例從100多例,快速增加到1萬3,895例、死亡人數達740人。
這波疫情來得快又猛,確診者的病程在短短幾天內急速惡化,有些人甚至來不及送到醫院治療,就不幸過世。在疫苗施打尚未達到群體免疫的標準前,如何減少染病者的重症率及提高存活率,就更需要各種治療的武器。6月11日,中央流行疫情指揮中心宣布緊急採購1,000人份的單株抗體(Monoclonal Antibody),作為高風險確診者的治療藥物,藉此減少重症發生的機會。
究竟什麼是單株抗體?連美國前總統川普(Donald Trump)染疫時也用上,它的原理、副作用、使用時機和風險又是什麼?
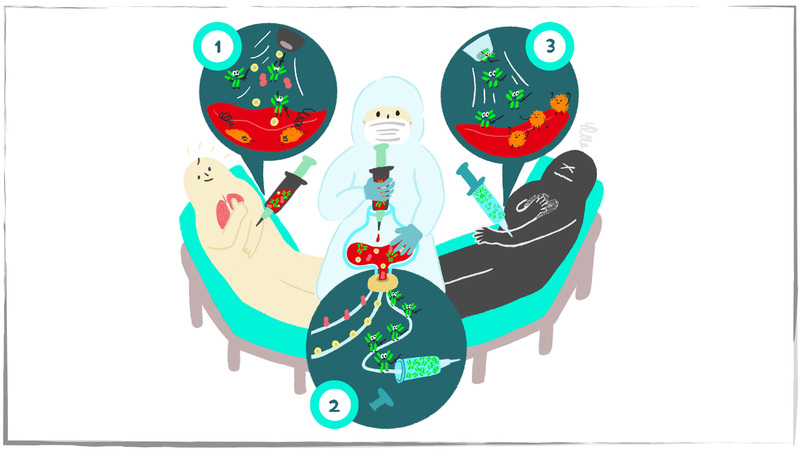
一開始科學家們發現,將病毒感染後痊癒者身上的血清打到病人身上,可以幫助病人減輕症狀,這代表恢復者的血清中有一些重要的抗體,可以用來對抗病毒。
2003年SARS(嚴重急性呼吸道症候群)發生時,當時毫無SARS治療藥物可用,包括台大和三軍總醫院,都曾抽取痊癒患者的血液離心出血清,三總更曾注射給兩名發燒醫護。不過,直接把血清打進病人體內,病人可能會引起過敏反應,也因為打進過多不必要的抗體,效果較不顯著。
經過多年,如今純化技術已有很大的進步。科學家已經可以從痊癒者血液中的B細胞,分析出哪一類抗體可以抵抗病毒進入細胞裡。因為一個人被感染的時候,身體會產生很多種不同的抗體,但不一定每一種抗體都能保護人體。只要找出哪一個B細胞製造的抗體最有效果,就能大量產生有效抗體,製備成「單株抗體」,而且這種藥物對人體的副作用很小。
不過,大部分病毒引發的感染症多有藥物──如流感就有克流感(Tamiflu)等抗病毒藥──就不會用這種相對高成本的生物製劑去治療。單株抗體較多運用在治療癌症、腫瘤,打進體內的抗體會去結合、破壞癌細胞。
不過,和COVID-19疫苗一樣,目前各種有潛力的治療藥物,仍是緊急授權(Emergency Use Authorization, EUA)使用,尚未有一款具正式藥證,單株抗體也一樣。而隨著全球變異病毒株的流行,有些先前的單株抗體被證實不具保護力,被美國撤銷了EUA。
所以要進口哪一種單株抗體會有兩大考量重點:一是「最有效果」,最能夠阻斷病毒跟人體接受病毒的ACE2受體結合;二是「對變種病毒株也有效」,萬一台灣也有病人感染到變種病毒株,單株抗體才有治療效力,目前也有部分單株抗體藥物具有此能力。
其實,台灣去年也曾分離出有效的單株抗體,當時長庚醫院有第一個確診病人時,就曾將病人血液中的B細胞進行分離、選集,選到很多種不同的B細胞。醫院則在P3實驗室培養病毒、進行實驗──將這些選出來的抗體加進病毒裡,如果抗體可以阻止病毒進入細胞,代表就是有潛力的單株抗體。不過當時後端的廠商評估後,將主力放在疫苗研發,沒有將單株抗體藥物的生產接力下去。
目前核可的這3款單株抗體藥物中,其中有兩款,是將兩種單株抗體加在一起使用的「雞尾酒療法」,這是因為如果確診者感染到的病毒有變異的話,透過多個單株抗體一起使用,治療效果可能更好。但這多個單株抗體也是經過選擇的,要透過實驗室試驗,才知道將哪幾種單株抗體加在一起效果較佳。
然而,因為病毒不斷變異,單株抗體治療如今也面臨研發失敗、或直接失效的難題。
阿斯特捷利康(AstraZeneca)藥廠在6月15日宣布,單株抗體試驗(AZD7442)結果不如預期。試驗針對18歲以上、8天內有接觸過確診病患的人提供這款單株抗體,再與安慰劑對照組相比,結果確診的風險降低33%,沒有顯著統計差異,代表這款單株抗體無法有效阻止病毒進入體內,達到預防效果。這是因為病毒某些位點發生突變,位置剛好讓該款單株抗體選用的抗體無法辨認,單株抗體就沒有辦法發揮預防或治療的作用。臨床上,則會採用兩種抗體一起使用的雞尾酒療法,來降低失效的可能性。
美國禮來大藥廠(Eli Lilly),今年4月更主動向美國食品藥品監督管理局(Food and Drug Administration, FDA)撤回Bamlanivimab緊急授權使用,他們認為,隨著變種的日益流行,單獨使用Bamlanivimab可能無法完全中和病毒。美國FDA也認為,單一的單株抗體治療失敗的風險逐漸增加,甚至有抗藥性問題,於是終止Bamlanivimab的購買協議。6月底,美國更宣布先暫停配送Bamlanivimab搭配 Etesevimab的抗體治療組合,也暫停單獨使用Etesevimab。
單株抗體治療若濫用得太多、又沒有效果,反而也可能讓病毒逃脫後產生抗藥性,治療會更棘手、效果會降低,因此臨床上使用需要謹慎。《自然》期刊(Nature)7月最新研究就認為,Bamlanivimab對Beta、Delta變異株效果都大降、Etesevimab和Casirivimab也對Beta病毒株治療效果不佳。
此外,使用單株抗體的時機非常重要。如果確診病人身上的病毒量都很高,病毒已經在體內很多地方存在、複製,恐怕這時候阻斷病毒進入體內就沒有太大效用。
因此,單株抗體是適合用在「早期治療」的藥物,會建議在發病初期、病情不嚴重、病毒量不高時使用投藥,阻止病毒進入體內大量複製,減少轉重症的風險。不過,許多病人不曉得發病多久、還能不能使用,此時就要依賴臨床端的專業判斷。
根據指揮中心6月9日發布的《新型冠狀病毒(SARS-CoV-2)感染臨床處置暫行指引》第十一版,納入使用單株抗體的原則──即具有任一風險因子、未使用氧氣,且於發病7天內,則建議使用。其中風險因子有:
- 65歲(含)以上
- 55歲(含)以上且具有以下任一:糖尿病、慢性腎病、心血管疾病(含高血壓)、慢性肺疾、BMI大於30(含)或其他影響免疫功能的疾病
- 懷孕
- 主治醫師認為需要使用,且經網區指揮官討論後同意使用者
指揮中心指揮官、衛福部部長陳時中表示,這1,000人份的單株抗體,將會規劃分配於集中檢疫場所的主責醫院,未來提供給輕、中度病患使用,經醫師評估治療效益與風險、充分告知患者後,給予注射治療。
專家諮詢小組召集人、台大副校長張上淳表示,至7月1日已有64人使用單株抗體治療,其中只有1人重症,但不需要呼吸器;且僅有少部分人有輕度肺炎,目前認為高齡、有潛伏疾病者使用效果很好。
諮詢專家/長庚大學新興病毒感染研究中心主任施信如、台大兒童醫院院長黃立民
深度求真 眾聲同行
獨立的精神,是自由思想的條件。獨立的媒體,才能守護公共領域,讓自由的討論和真相浮現。
在艱困的媒體環境,《報導者》堅持以非營利組織的模式投入公共領域的調查與深度報導。我們透過讀者的贊助支持來營運,不仰賴商業廣告置入,在獨立自主的前提下,穿梭在各項重要公共議題中。
今年是《報導者》成立十週年,請支持我們持續追蹤國內外新聞事件的真相,度過下一個十年的挑戰。