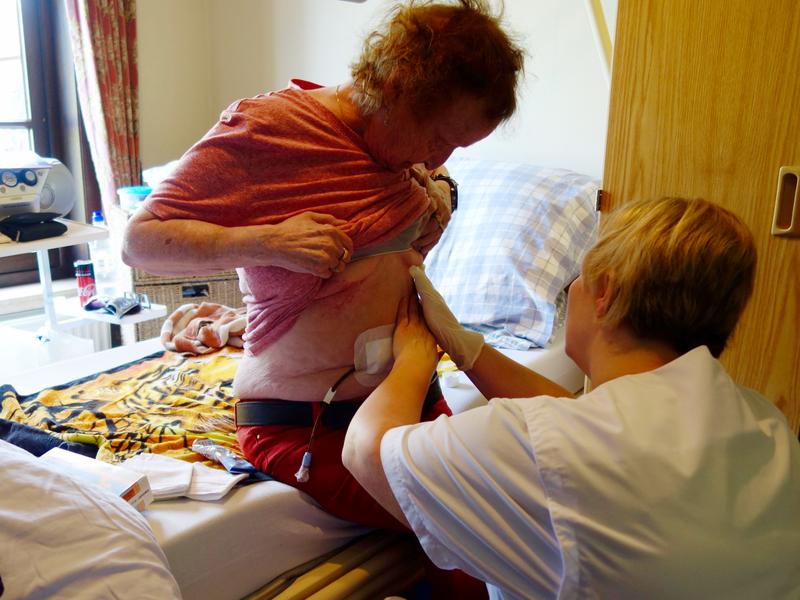
大病看大醫院、小病看小診所,是全民健保開辦22年來都推不動的難題,健保署多次祭出提高部分負擔、以價制量的手段,再再顯示只有短期效果、最終仍破功。能把病人留在社區和家中終老的在宅醫療,被視為是真正能啟動分級醫療的馬達,以在宅醫療為核心的診所已在台灣出現。
醫師願意走出診間了,但醫院真的把病人「放出來」了嗎?
倚山傍海的台東都蘭,全村2千4百多人、醫療需求高的老幼人口就佔了3分之1。台灣第一個主打在宅醫療的基層診所「都蘭診所」甫在這裡掛牌開業,診所就以「家」為設計概念,進診間像回家、得先脫鞋,有病人看完診就把診所拖鞋穿著走;但醫療團隊原本即是半天開診、半天走入病人家中服務,也不怕找不回遺失的拖鞋。
診所負責醫師余尚儒曾赴日本學習在宅醫療,今年4月發起成立台灣在宅醫療學會,年僅35歲,在這塊醫療新場域裡已是國內「教主級」人物。然而,回應2025年超高齡時代帶來爆炸性老年照顧、回歸人們在地終老靈性需求,只是最表層的訴求;出身第一代樂生青年的他其實野心更大,企圖藉由翻轉醫療生態、進行社區改造,從組織診所團隊成員,即可窺見。
「偏鄉地區基層醫療發展最大的困難是專業人力極度缺乏,都蘭地區有其他診所來了一年、請不到護理人員。」
沒有專業人力,醫療資源不可能進駐,民眾就醫也只能被迫到外地。余尚儒過去進行居家診療時,眼光不僅緊盯病人、也時時開啟雷達瞄準能提供個案長照服務的居家護理師和照顧服務員。都蘭診所護理師陳薏安是余尚儒服務台東聖母醫院時的居服員、都蘭在地的阿美族,「知道她正好離職,立即把她找來。」老人家就醫時,陳薏安能以母語和她們溝通,不僅病況、用藥、生活習慣都在輕鬆聊天中掌握;但更大的意義是,她能留在家裡服務家鄉的長輩。
護理長施佳音是退休的公衛護士,長年服務大武、東河衛生所,對當地公共衛生及疫病形態有一定掌握與了解。年輕的行政人員郭依婷則曾參與關山文化空間田野調查,以口述歷史的方式還原當地教堂、學校早年空間狀況,進而呈現當時生活方式。都蘭診所不僅記錄病人的病歷、也想記錄病人的生命,透過與病人聊天、聽他們生命故事的「敍事醫療」,本身即具療癒功能。
余尚儒的日籍妻子五十嵐祐紀子,一路由搶救樂生院到推動在宅醫療,都是余尚儒最緊密的夥伴,她詮釋在宅醫療的核心,就是社區營造,「都巿裡看不到生老病死,留在家裡到終老,也把最珍貴的東西留在社區裡,這裡面包括在地獨有的文化、環境等等。」他們不只把醫療帶入都蘭村民的家裡、也想把都蘭的文化帶出去,像在地手作藝術工作者為翻轉原住民三大「公衛污名標籤」以小米酒、檳榔葉、菸草製作的手工皂,即是他們在國外醫學交流時的伴手禮,也順勢向外國友人介紹都蘭,「日本朋友們都對都蘭好著迷。」祐紀子說。
余尚儒說,「社區營造不是藝術村、彩繪街,那些東西人死了後都帶不走,而是可以讓人在社區生活到最後一刻的元素,最重要就是在地的參與。」診所才開幕,已開始籌備「都蘭墊」,培力在地志工,以都蘭為根基,余尚儒想服務整個東海岸,更希望建立模式與基礎,讓在宅醫療診所可以在台灣遍地開花,「以日本為例,每10萬人就有一家在宅醫療診所,佔整體醫療服務的10%,以此推估台灣應該要有200多家。」
但只有「用心」和「貼心」,無法把病人留在社區裡,診所的「能力」和「武器」必須提升,才能獲得民眾信賴,達到「從生照顧到死」的在宅醫療目的。都蘭診所也朝向「一站式診所」發展,讓病人可以在診所完成各種檢查、不必為了檢測跑醫院。

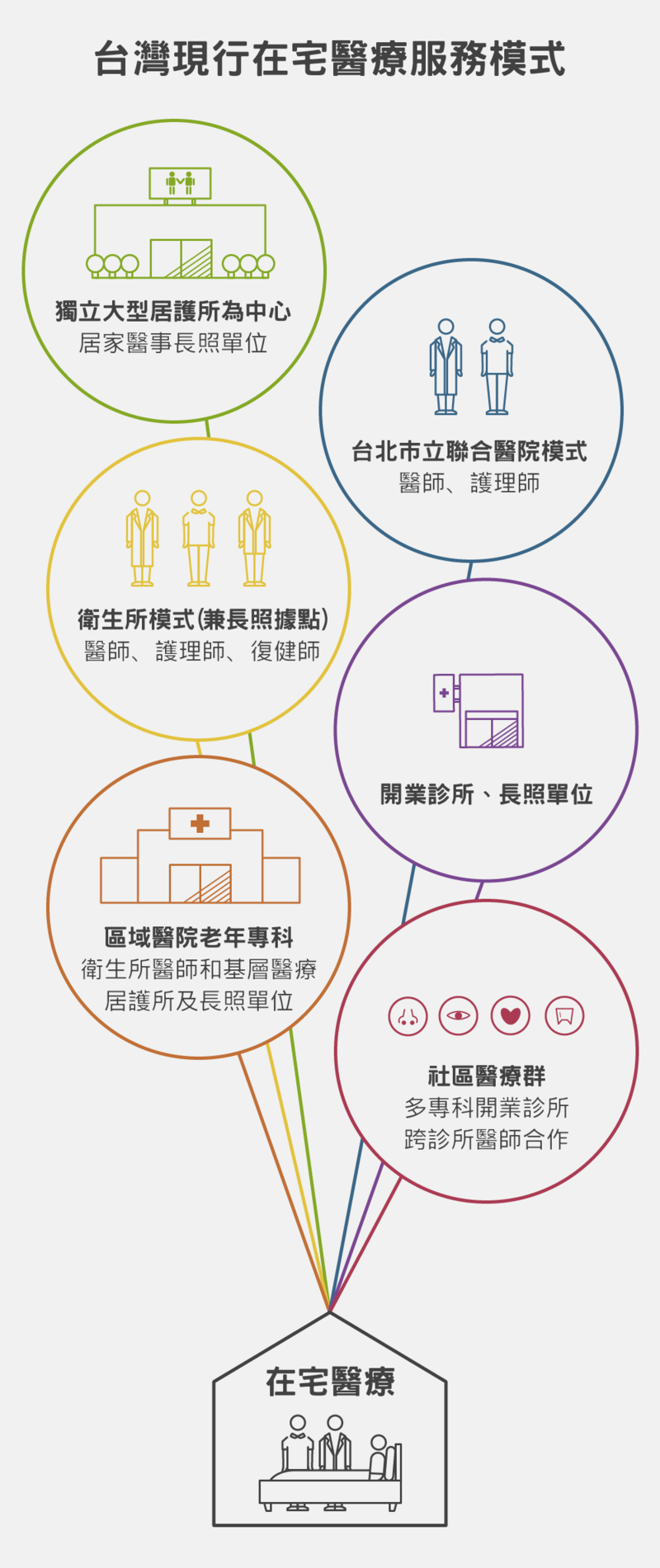
去年配合長照2.0在地老化的方針,整合長照與醫療端,正式推出「居家醫療整合照護」計畫,理想上是讓住院後仍需要持續照顧的病人,經由出院準備時即連繫好後續在宅醫療的資源,各中心團隊因地制宜,由醫院或理護所為中心開展、運作,讓病人從醫院到家裡,照護無縫接軌。
可提供「居家醫療」、「重度居家醫療」及「安寧療護」三類照護,住院中的患者可透過醫院出院準備小組與當地居家團隊連繫、原本在家的病人則可洽詢各縣巿照管中心,依需要申請服務與照護轉介,包括醫師訪視、護理人員訪視、呼吸治療人員訪視、其他專業人員訪視、藥品處方調劑服務、24 小時電話諮詢服務等。
申請資格包括:
- 限居住於住家(不含照護機構)。
- 經照護團隊醫事人員評估有明確醫療需求。
- 因失能致外出就醫不便者。
整合計畫推出確實刺激地方發展居家醫療,台中巿即打出「衛生局當媒婆、民政局當導遊、鄉里長來帶路」口號,加碼千萬預算,以一次3萬元包裹性給付,由個案管理師評個病人需要的服務、分配長照團隊和醫療團隊的費用,衛生局長呂宗學說,「目前大約有100家診所加入、服務600多名個案。」
「微笑東勢醫療群」成員的維恩耳鼻喉科診所,今年1月加入居家計畫。在東勢開業20年,有外科、內科和耳鼻喉科三名專科醫師,診所每日門診量逾百人,營運狀況良好,並不缺「業務拓展」。診所負責醫師傅華國不諱言,和另兩名醫師討論後,起初是因應健保未來可能朝「論人計酬」,走向家庭醫師制,必須把病人留在在地,嘗試走出診間、提供居家醫療服務。
不過,從診間走進病人家中,意外觸動這些5、60歲資深醫師體會行醫另一層價值,「原來醫師可以做得事還有那麼多!」傅華國服務的第一個居家個案,便令行醫20多年的他震撼。
「那是一對70歲的老夫妻,太太是罹患漸凍人疾病全身癱瘓、不能言語;先生車禍意外一腳跛行,過去太太有狀況時,都是先生一跛一跛帶來診所看病,因此做居家服務時,第一個想到他們。沒想到,循地址去到他們家時才發現,他們竟然到現在還住在921地震的組合屋裡。夫妻有一子一女,女兒出嫁後幾乎不回娘家,兒子一年也只回來兩次、每次給了2、3千元。」
出診回來後,傅華國幫忙找資源、詢問低收入戶申請的問題,讓他遺憾的是,照顧半年多,才找到紅十字會要提供老夫妻更多的協助時,老太太隔天就因進食時嗆到往生,沒能幫上更多。
「走出去才發現,需要照顧和幫忙的人非常多,特別在偏鄉,『老老獨居』的個案很多,曾經在和平鄉天冷,發現90歲的老先生照顧他80歲的太太。」老家在林口的傅華國,年輕時在台中榮總服務,「現在想起來,當時我也是出外遊子,父母也算是『老老獨居』,現在做居家醫療照顧別人的父母,某方面也是讓他們在外的子女更放心!」居家照顧的長者,多數都有失智問題,傅華國還用「彩衣娛親」方式看診,以誇張肢體動作吸引長輩注意、讓老人家開心,促進他們退化的生活認知。
居家看診像打野戰,病人狀況多、對於經由專科化訓練體系中養成的醫師考驗極大,「我是耳鼻喉科專科、曾看到病人有奇怪的皮膚疾病,也看不懂,就拍照下來放上醫療群群組,諮詢皮膚科醫師解答,之後再看到,我也會診斷了,病人還稱讚我『很厲害』。」這樣的成就感,支持傅華國欲罷不能。

「居家醫療照護整合計畫」上路1年多,健保署醫務管理組組長李純馥說,「現在已有194個團隊、1936家醫療院所投入。」數字開得挺漂亮,但長照端和醫療端「整合」了嗎?
余尚儒苦笑說,「居家團隊必須加入醫院團隊才能提供在宅醫療服務,政府要醫院做事,『數字』的成果比較快,實際上就是,醫院和在宅團隊沒有銜接,病人出院,醫院直接開『回診單』;而我們(居家醫療團隊)要替病人找居家服務資源,得和一般民眾一樣打『1966』(長照專線)。」因此,余尚儒的診所堅持不用官方「居家醫療」的字眼、強調自己提供的是「在宅醫療」,另一方面也不想讓早已投入居家護理的居家護理師有「威脅感」。
傅華國和余尚儒面臨一樣的狀況,「居家病人還是從自己門診裡找,偶有護理所轉來病人,卻連病歷摘要都沒有,病人實際狀況都不知道,雖然健保署『居家醫療照護整合計畫』強調大醫院醫師及社區基層醫師共同照顧的『雙主治』,但醫院醫師真的願意交班嗎?」
以核心醫院為中心的整合計畫,居家團隊形同「靠行」,傅華國說,「以我們團隊為例,核心醫院是台中榮總,但東勢到台中巿車程要1個多小時,當地居民就醫習性是先到東勢榮民醫院(地區醫院)、再到沙鹿童綜合醫院(區域醫院),最後才會到中榮,直接轉中榮,這個制度立意良善,但既不在地化、也遠水救不了近火。」
余尚儒表示,「其實我並不希望給付太高,否則可能造成不需要開設的機構也爭相搶做,重點應該是資源如何分配?醫療層級角色如何畫分?」余尚儒以日本為例,「他們限200床以下醫院才能做在宅醫療,但在台灣,300床以上大醫院也在做,現在政府一年投入10幾億在居家醫療,其實可以算出不同區域、需要多少在宅醫療服務,以診所平均收入提供費用,譬如該診所一天平均收入兩萬元、花半天去做在宅醫療就給付一萬元。」
傅華國也同意目前給付不算低,「但政策若推不起來,關鍵可能是給付沒有分級,一些狀況多的,像合併糖尿病、高血壓、褥瘡傷口的可能沒有人要照顧、大家會挑病人做。」
過去健保政策及醫學教育都以醫院照顧為思考,導致醫院和診所的專業與民眾信任度的落差拉開,造成大小病都往大醫院集中、大醫院用大砲打小鳥,反而讓急重症照顧受排擠,分級醫療難推動。本身也是家庭醫學科醫師的呂宗學認為,醫療場域隨高齡化社會改變,住院算第一場域、門診是第二場域、居家就是醫療的第三場域,而真正能「壯大基層」就是要發展第三場域的居家醫療,這塊發展得好,診所是從照顧一個人的一輩子、到一整個家庭,病人源源不絕,民眾也降低就醫成本。但能否成功的關鍵,是醫學教育也要能配合,「醫師下鄉、沒有精密檢測,要會、也要敢看病。」
至於,健保推動的「居家醫療照護整合計畫」,余尚儒說,「如果之後我們回頭來看,這個計畫裡重度居家醫療的個案,100個人都沒有1個在家裡往生、最後還是全部回到醫院裡在機構裡臨終,那這樣的政策,就是『失敗』!」
深度求真 眾聲同行
獨立的精神,是自由思想的條件。獨立的媒體,才能守護公共領域,讓自由的討論和真相浮現。
在艱困的媒體環境,《報導者》堅持以非營利組織的模式投入公共領域的調查與深度報導。我們透過讀者的贊助支持來營運,不仰賴商業廣告置入,在獨立自主的前提下,穿梭在各項重要公共議題中。
今年是《報導者》成立十週年,請支持我們持續追蹤國內外新聞事件的真相,度過下一個十年的挑戰。